ARTIGO
DE REVISÃO
O USO DE PROPIONATO DE
CLOBETASOL NA CICATRIZAÇÃO DE FERIDAS: REVISÃO INTEGRATIVA
THE USE OF CLOBETASOL
PROPIONATE IN WOUND HEALING: INTEGRATIVE REVIEW
EL USO DEL PROPIONATO DE CLOBETASOL EN LA
CURACIÓN DE HERIDAS: REVISIÓN INTEGRADORA
https://doi.org/10.31011/reaid-2024-v.98-n.3-art.2218
1Ronivaldo Pinto Ferreira
2Rafaela Bertoglio Escher
3Natalia de Sá
Policarpo
4Gustavo Henrique
Pereira Pinto
5Heloísa Geovana
dos Santos Pinto
1Secretaria de Saúde do Distrito Federal,
Brasília/DF, Brasil. ORCID: 0000-0003-1740-6149
2Secretaria de
Saúde do Distrito Federal, Brasília/DF, Brasil. ORCID: 0009-0006-3390-1704
3Secretaria
Municipal de Saúde de Jaicós, Jaicós/PI, Brasil. ORCID: 0009-0006-2829-8250
4Centro
Universitário Unieuro, Brasília/DF, Brasil. ORCID: 0009-0005-6976-1769
5Centro
Universitário Unicesp, Brasília/DF, Brasil. ORCID: 0009-0002-7843-0142
Autor correspondente
Ronivaldo Pinto Ferreira
Hospital Regional de Ceilândia: QNM 27
Área Especial 1 QNM 28 – Ceilândia, Brasília – DF, Brasil. 72215-270
Contato: +55(61) 3449-6027/6028; E-mail: ronny.pinto@hotmail.com
Submissão: 27-03-2024
Aprovado: 18-09-2024
RESUMO
Objetivo: identificar os efeitos e
aplicação do propionato de clobetasol na cicatrização de feridas em humanos, e
em quais feridas é mais frequente o uso dessa corticoideterapia tópica. Método:
revisão integrativa, com a estratégia PICO, realizada entre janeiro e março de
2024 nas bases de dados U.S National Library of
Medicine, Cochrane Library, Scientific Electronic Library Online e
no Google Acadêmico. Utilizou-se o seguinte algoritmo de busca: “Clobetasol”
AND “Wound Healing” AND “Patients” com recorte temporal de 10
anos. Resultados: foram encontrados 1939 estudos, sendo selecionados 18
para a revisão. A maioria foi do tipo relato de caso. O tipo de ferida mais
prevalente foi o pioderma gangrenoso ulcerativo, sendo a aplicação do
clobetasol duas vezes na semana por até 14 dias. Os efeitos com uso do
medicamento foram a diminuição dos sinais de inflamação e resolução na
cicatrização das feridas. Conclusão: os dados sugerem que a aplicação
tópica do propionato de clobetasol, em conjunto com outras terapias, em humanos
portadores de feridas do tipo pioderma gangrenoso, penfigoide bolhoso,
hipergranulação, queimaduras, dermatoses e líquen escleroso promove melhoras no
processo cicatricial.
Palavras-chave: Clobetasol;
Cicatrização; Corticoide; Ferimentos e Lesões; Inflamação.
ABSTRACT
Objective:
to identify the effects and application of clobetasol propionate in wound
healing in humans, and in which wounds this topical corticosteroid therapy is
most frequently used. Method: integrative review, with the PICO
strategy, carried out between January and March 2024 in the U.S National Library
of Medicine, Cochrane Library, Scientific Electronic Library Online and Google
Scholar databases. The following search algorithm was used: “Clobetasol” AND
“Wound Healing” AND “Patients” with a time frame of 10 years. Results:
1939 studies were found, 18 of which were selected for the review. Most were
case reports. The most prevalent type of wound was ulcerative pyoderma
gangrenosum, with clobetasol being applied twice a week for up to 14 days. The
effects of using the medication were a reduction in signs of inflammation and
resolution of wound healing. Conclusion:
the data suggest that the topical application of clobetasol propionate, in
conjunction with other therapies, in humans with wounds such as pyoderma
gangrenosum, bullous pemphigoid, hypergranulation, burns, dermatoses and lichen
sclerosus promotes improvements in the healing process.
Keywords: Clobetasol; Wound
Healing; Adrenal Cortex Hormones; Wounds and Injuries; Inflammation.
RESUMEN
Objetivo: identificar los
efectos y la aplicación del propionato de clobetasol en la cicatrización de
heridas en humanos y en qué heridas se utiliza con mayor frecuencia esta
terapia con corticosteroides tópicos. Método: revisión integradora, con
la estrategia PICO, realizada entre enero y marzo de 2024 en las bases de datos
de la U.S National Library of Medicine,
Cochrane Library, Scientific Electronic Library Online y Google Scholar.
Se utilizó el siguiente algoritmo de búsqueda: “Clobetasol” AND “Wound Healing”
AND “Patients” con un horizonte temporal de 10 años. Resultados: Se
encontraron 1939 estudios, de los cuales 18 fueron seleccionados para la
revisión. La mayoría eran informes de casos. El tipo de herida más frecuente
fue el pioderma gangrenoso ulceroso, aplicándose clobetasol dos veces por
semana durante un máximo de 14 días. Los efectos del uso del medicamento fueron
una reducción de los signos de inflamación y la resolución de la cicatrización
de las heridas. Conclusión: los datos sugieren que la aplicación tópica
de propionato de clobetasol, en conjunto con otras terapias, en humanos con
heridas como pioderma gangrenoso, penfigoide ampolloso, hipergranulación,
quemaduras, dermatosis y liquen escleroso promueve mejoras en el proceso de
cicatrización.
Palabras
clave: Clobetasol;
Cicatrización de Heridas; Corticoide; Heridas y Lesiones; Inflamación.
INTRODUÇÃO
O processo de
cicatrização de feridas é complexo e consiste em vários estágios de inflamação,
migração epidérmica de queratinócitos e remodelação da matriz extracelular, que
ocorrem em sequências sobrepostas. Nesse processo, vários
tipos de células e moléculas se estabelecem e realizam suas ações em estágios
específicos interligando as etapas normais de cicatrização (homeostase,
inflamação, formação de tecido de granulação e remodelação) (1).
Todo esse processo
sequenciado poderá ser alterado pela inflamação excessiva, que prolonga a
cronicidade através da destruição contínua do tecido da ferida. As
feridas crônicas são caracterizadas por um alto número de células de
Langerhans, neutrófilos, macrófagos pró-inflamatórios e proteases, ligados à
gravidade da ferida. Juntamente com a infiltração elevada de subconjuntos
específicos de células imunes, a função patológica destas células é alterada e
contribui coletivamente para uma má cicatrização (2).
Juntas, estas
características anormais das células imunitárias de feridas crónicas não só
previnem a mudança da inflamação para a resolução, mas aumentam consideravelmente
a vulnerabilidade à infecção. A inflamação aumentada também pode persistir
devido à infecção crónica da ferida, mantendo assim em um ciclo contínuo de
infecção, inflamação e reparação inadequada (2,4).
Esse ciclo de reparação
tecidual inadequada é encontrado frequentemente em feridas classificadas como
atípicas, que envolve um amplo espectro de condições ou doenças causadas por
inflamação, infecção, malignidade, doenças crônicas ou distúrbios genéticos (3).
Essas feridas podem apresentar um processo de reparo interrompido, onde um
resultado anatômico e funcional sustentado não é alcançado dentro de um período
de tempo apropriado. Elas não conseguem progredir através das fases ordenadas
da cicatrização, mas ficam retidas em um estágio inflamatório que se
autoperpetua e permanecem intratáveis, apesar do manejo adequado (4).
Dessa forma, esse estágio
inflamatório prolongado e intenso é caracterizado por infiltração abundante de
neutrófilos, com suas Espécies Reativas de Oxigênio (ROS) associadas e enzimas
destrutivas que perpetuam o ciclo. Muitas vezes, a eliminação do fator primário,
entretanto, pode efetivamente cicatrizar essas feridas atípicas (3,4).
Existem várias terapias
propostas para feridas atípicas de difícil cicatrização, uma delas é a
aplicação de corticosteroides/corticoide tópicos. O corticóide de uso tópico é
a terapia mais regulamente prescrita na prática dermatológica para distúrbios
dérmicos, e suas principais formulações estão na forma de pomadas, cremes,
loções, soluções e gel. Suas propriedades farmacodinâmicas incluem as ações de vasoconstrição,
efeito antiproliferativo, imunossupressão e efeito anti-inflamatório (5).
A constrição capilar
(proporcional à potência) diminui o eritema. O efeito antiproliferativo
consiste na inibição da síntese de Ácido DesoxirriboNucleico (DNA) e mitose. Mas
pouco se sabe sobre o mecanismo de imunossupressão, que se acredita estar
envolvido com a depleção de mastócitos, inibição da quimiotaxia de neutrófilos,
diminuição do número das células de Langerhans e alterações nas citocinas
Interleucina 1 (IL1), Fator de Necrose Tumoral alfa (TNF alfa), Fator
Estimulador de Colônias de Granulócitos-Macrófagos (GM-CSF) e Interleucina 8 (IL8).
O efeito anti-inflamatório se dá pela inibição na formação de prostaglandinas e
derivados do ácido araquidônico (5).
Um desses corticoides é o
Propionato de Clobetasol (PC), um composto sintético com desempenho terapêutico
potente e amplamente prescrito e aprovado pela Food and Drug Administration
(FDA) e pela Agência Nacional de Vigilância Sanitária (Anvisa) (6).
O PC promove a indução de
proteínas supressoras da fosfolipase A2, controlando assim a liberação do
precursor inflamatório, o ácido araquidônico e dos fosfolipídios da membrana.
Este corticoide sintético tópico possui potencial de vasoconstrição 1.800 vezes
maior que a hidrocortisona. Contudo, os efeitos adversos associados são
comparativamente maiores do que os compostos relacionados. Os efeitos
colaterais adversos relatados incluem atrofia da pele, dermatite
alérgica de contato, hipopigmentação ao redor do local de aplicação, estrias
dérmicas, acne esteroide, síndrome do tipo Cushing, supressão do eixo
hipofisário adrenal, osteonecrose, telangiectasia, prurido taquifilaxia e
foliculite (6).
Mas todos esses efeitos
são influenciados por fatores tais como: potência, eficácia prevista,
formulação do veículo e preferência do usuário. As propriedades
farmacocinéticas dos corticoides tópicos, incluindo penetração,
liberação/administração do ingrediente ativo e tolerabilidade na pele são
determinadas pela sua formulação. Além disso, a aceitabilidade cosmética e a
adesão ao tratamento são influenciadas pelo veículo utilizado na formulação (7).
Dessa forma, o problema
posto para investigação tem a seguinte questão norteadora: a pomada/creme de
propionato de clobetasol promove a cicatrização de feridas em humanos?
Sendo assim, objetivou-se
identificar os efeitos e aplicação do PC na
cicatrização de feridas em humanos, e em quais feridas foi mais frequente o uso
dessa corticoideterapia tópica.
MÉTODOS
Trata-se de uma revisão
integrativa da literatura. Esse tipo de pesquisa é um dos métodos utilizados na
Prática Baseada em Evidencias (PBE), que permite a incorporação das evidências
na prática clínica. Esse método tem o objetivo de reunir e sintetizar os
resultados de estudos sobre um delimitado tema ou questão, de maneira sistemática
e ordenada, contribuindo para o aprofundamento do conhecimento do tema
investigado (8).
Utilizou-se a estratégia PICO(9)
(P- problema, I- intervenção, C- controle, O- desfecho). Neste estudo o
acrônimo PICO foi definido da seguinte forma: P- feridas, I- propionato clobetasol
creme/pomada, C- não aplicável, O- cicatrização de feridas em humanos. Assim,
estabeleceu-se a questão de pesquisa: a pomada/creme de propionato de
clobetasol promove a cicatrização de feridas em humanos?
A busca bibliográfica ocorreu
no período de janeiro a março de 2024 nas seguintes bases de dados: U.S National Library of Medicine (PubMed), Cochrane
Library, Scientific Electronic Library Online (SciELO) e no Google
Acadêmico. Utilizou-se o seguinte algoritmo de busca: “Clobetasol” AND
“Wound Healing” AND “Patients”.
Foram incluídos
estudos disponíveis na íntegra e de forma gratuita; publicados entre o período
de 2014 a 2024. Excluídos estudos que não envolviam seres humanos, monografias,
dissertações, teses, estudo duplicados e/ou que não respondiam à pergunta de
pesquisa. Não foram aplicados filtros de idioma e/ou desenho de estudo. A
avaliação dos artigos foi realizada por pares e quando não havia consenso para
inclusão e exclusão, um terceiro pesquisador decidia o empasse.
Os dados levantados foram
analisados, interpretados e organizados em quadros conforme as seguintes
variáveis: autor, ano, tipo de estudo, título, amostra, tipo de ferida,
aplicação do clobetasol, outras terapias, resultados e conclusão.
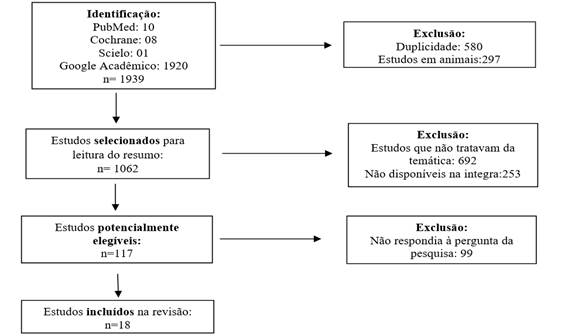
RESULTADOS
A
busca nas bases de dados identificou 1939 registros, sendo o maior número no
Google Acadêmico. Desses 1939 registros, foram incluídos na analise final da
revisão 18 estudos que descreviam aplicação do PC na cicatrização de feridas em
humanos. O tipo de estudo mais prevalente (Quadro 1) foi o do tipo relato de
caso (15 estudos), seguido por estudo retrospectivo (2 estudos) e revisão
sistemática (1 estudo). O processo de seleção está descrito por um fluxograma
na Figura 1.
Figura 1- Fluxograma do
processo de seleção dos estudos primários, Brasília, DF, Brasil, 2024.
De
acordo com o Quadro 1, os estudos selecionados foram publicados no período
entre 2014 a 2023, sendo o ano de 2021 o de maior prevalência de publicações
com cinco estudos.
Na análise do título, a
patologia com maior número de citações foi a questão envolvendo o Pioderma Gangrenoso
(PG) (6 títulos), seguido pelo pênfigo bolhoso (3 títulos), os outros títulos
envolvem casos variados, mas de interesse na prática clínica dermatológica.
|
Quadro 1- Descrição
dos estudos incluídos na revisão. Brasília, DF, Brasil, 2024.
|
|
Autor/ano
|
Tipo de estudo
|
Título
|
|
Gnarra,
Castriota, Rowland, Bonalumi, Glieca, Feliciani. (2014). (10)
|
Relato
de caso
|
A
case of pyoderma gangrenosum after long saphenous vein harvesting.
|
|
Flynn,
King, Rieff, Krapf, Goldstein AT. (2015). (11)
|
Estudo
retrospectivo
|
Patient
satisfaction of surgical treatment of clitoral phimosis and labial adhesions
caused by lichen sclerosus.
|
|
Taheri,
Moradi Tuchayi, Alinia, Orscheln, Mansoori, Feldman. (2015). (12)
|
Estudo
retrospectivo
|
Topical
clobetasol in conjunction with topical tretinoin is effective in preventing
scar formation after superficial partial-thickness burn ulcers of the skin: A
retrospective study.
|
|
Alani,
Sadlier, Ramsay, Ahmad. (2016).(13)
|
Relato
de caso
|
Pyoderma
gangrenosum induced by episiotomy.
|
|
Amber,
Panganiban, Korta, Feraudy, Kelly, Grando. (2017). (14)
|
Relato
de caso
|
A
case report of bullous pemphigoid associated with a melanoma and review of
the literature.
|
|
Nahm,
Mota, Rojas, Hizon, Gordon. (2018). (15)
|
Relato
de caso
|
Improvement
of ulcerations in treatment-resistant chronic scarring in a patient with
pyoderma gangrenosum after improving vascular insufficiency, gently removing
necrotic debris, and decreasing wound fluid.
|
|
Ratliff.
(2019). (16)
|
Relato
de caso
|
Case
study on management of postsurgical pyoderma gangrenosum after spinal
surgery.
|
|
Wanner,
Saridakis, Sammons. (2020). (17)
|
Relato
de caso
|
Consecutive
cases of pyoderma gangrenosum following dermatologic surgery.
|
|
Julve-Herraiz,
Villalba-Ferrer, García-Coret, García-Costa. (2021). (18)
|
Relato
de caso
|
Care
and treatment of peristomal gangrenous pyoderma. A study of three cases.
|
|
Sharquie, Jabbar. (2021). (19)
|
Relato
de caso
|
Medical
therapy of burn scar before any plastic surgery by using topical
corticosteroid combined with oral zinc sulfate.
|
|
Yuen,
Asai, Hendry. (2021). (20)
|
Relato
de caso
|
Thumb
ulcer presenting as soft tissue infection in a patient with sweet’s syndrome
intolerant to systemic corticosteroids: a case report.
|
|
Nazzaro,
Giacalone, Bortoluzzi, Veraldi, Marzano. (2021). (21)
|
Relato
de caso
|
Erosive
pustular dermatosis of the scalp induced by gefitinib: case and review of the
literature.
|
|
Sudah,
Michel, Dijanic, Kerrigan, Gesell. (2021). (22)
|
Relato
de caso
|
Bullous
pemphigoid after total knee arthroplasty.
|
|
Margulies,
Marion, Saikaly. (2022). (23)
|
Relato
de caso
|
Use
of potent topical corticosteroids (TCS) for hypergranulation tissue (HGT) in
pediatric patients.
|
|
Dam,
Broeke, Poot, Gilbers, Halfwerk. (2022). (24)
|
Relato
de caso
|
Noninfectious
sternal wound inflammation after coronary artery bypass grafting in a patient
with myelodysplastic syndrome: A no‐touch approach.
|
|
Gasperini,
Antonini. (2023). (25)
|
Relato
de caso
|
Blue
light photobiomodulation as treatment for peristomal skin disorders: case
series.
|
|
Kim,
Chae, Lee, Choi. (2023). (26)
|
Relato
de caso
|
Erosive
pustular dermatosis of the scalp arising on long-standing burn scars: a
report of three cases and brief review of literature.
|
|
Singh,
Kirtschig, Anchan, Chi, Taghipour, Boyle, Murrell. (2023). (27)
|
Revisão
Sistemática
|
Interventions
for bullous pemphigoid.
|
|
Fonte: Elaborado pelos autores, 2024.
|
Já
no Quadro 2, estão apresentados os dados referentes ao uso da terapia tópica
com o propionato de clobetasol em humanos e seus resultados no processo de
cicatrização de feridas. A amostra foi composta por 1692 pacientes, sendo o
estudo de revisão sistemática abordando o penfigoide bolhoso com o maior número
amostral (1442 pacientes). A tipologia de ferida mais presente foi o pioderma
gangrenoso ulcerativo (8 estudos), seguido por queimaduras (3 estudos) e
penfigoide bolhoso (3 estudos). As outras tipologias podem ser verificadas no
Quadro 2.
Já a administração tópica do
propionato de clobetasol predominou a concentração de 0,05%, diariamente com
duas aplicações. Poucos estudos descreveram o tempo de uso, e os que trouxeram
essa informação apontaram 14 dias em feridas envolvendo o pioderma gangrenoso
ulcerativo e 3 meses o penfigoide bolhoso. O local anatômico das feridas variou
desde o couro cabeludo até os membros inferiores, sem predominância especifica.
As outras terapias/condutas
mais relatadas foram: ajuste da dose de prednisona, inicio de antibioticoterapia,
cuidados pessoais e curativos locais.
O tempo de resposta como
resultado na melhora do processo cicatricial variou de semanas (2 a 6) e em
meses (2 a 6) a depender da tipologia da ferida.
|
Quadro
2 - Uso da
terapia tópica com o propionato de clobetasol em feridas humanas. Brasília,
DF, Brasil, 2024.
|
|
Autor/Ano
|
Amostra/Ferida
|
Aplicação
do clobetasol
|
Outras
terapias/Condutas
|
Resultado
|
Conclusão
do estudo
|
|
Gnarra,
Castriota, Rowland, Bonalumi, Glieca, Feliciani. (2014). (10)
|
01
paciente/ Pioderma gangrenoso ulcerativo após retirada de veia safena.
|
Clobetasol
0,05% por 14 dias.
|
Metilprednisolona
16 mg 1x/dia com redução gradual.
|
Resolução
completa da lesão sem a necessidade de enxerto de pele.
|
É
preciso identificar pacientes com risco de pioderma gangrenoso secundário à
reação de patergia.
|
|
Flynn,
King, Rieff, Krapf, Goldstein. (2015). (11)
|
25
pacientes/Líquen escleroso cicatrizes cirúrgica
anogenital
|
Clobetasol
0,05% diariamente e após a cicatrização do sítio cirúrgico 2x/semana.
|
Retração
dos lábios lateralmente várias vezes ao dia.
|
Cicatrização
das feridas pós-operatórias.
|
O
uso de corticosteroide tópico no pós-operatório, não apresentou complicações
em nenhum dos pacientes deste estudo.
|
|
Taheri,
Moradi Tuchayi, Alinia, Orscheln, Mansoori, Feldman. (2015). (12)
|
35
pacientes/Queimadura de 2º grau com eritema profundo após reepitelização.
|
Clobetasol
0,05% diariamente 2x/dia com curativo oclusivo noturno até o desaparecimento
do eritema profundo ou
ocorrência
de atrofia cutânea clinicamente evidente
|
Creme
tópico de tretinoína 0,05% duas vezes por semana em conjunto ao clobetasol.
|
A
taxa de formação de cicatriz foi significativamente maior em 14 pacientes que
não receberam clobetasol + tretinoína do que em 21 pacientes que receberam
clobetasol + tretinoína (64% e 19%, respectivamente; p = 0,01 ).
|
Clobetasol
+ tretinoína pode diminuir a incidência de formação de cicatrizes em
pacientes com inflamação após reepitelização de feridas superficiais.
|
|
Alani,
Sadlier, Ramsay, Ahmad. (2016).(13)
|
01
paciente/Pioderma gangrenoso ulcerativo em genital pós episiotomia.
|
Clobetasol
Não
especificou dosagem e administração.
|
1-Prednisolona
(0,3-0,5 mg/Kg);
2-Micofenolato
de mofetil (750 -1000mg)
3-Dapsona
50 mg.
|
Cicatrização
completa em 4 semanas.
|
Quando
uma ferida pós-cirúrgica não cicatriza apesar do tratamento sistêmico
relevante, deve suspeitar de PG, pois o diagnóstico precoce e o tratamento
são cruciais.
|
|
Amber,
Panganiban, Korta, Feraudy, Kelly, Grando. (2017). (14)
|
01
paciente/ Penfigoide bolhoso associado a melanoma.
|
Clobetasol
Não
especificou dosagem e administração.
|
1-
Excisão do melanoma;
2-Desmame
de 60 mg de prednisona para 2,5–5 mg;
3-
Niacinamida 500 mg 3x/dia (5 meses);
4-
Doxiciclina 100 mg 2x/dia (5 meses).
|
Dentro
de 2 semanas, as lesões desapareceram quase completamente e não houve o
desenvolvimento de novas bolhas.
|
Não
se pode excluir que uma combinação de doxiciclina e niacinamida com
tratamento tópico com clobetasol, tenha sido suficiente para controlar a
doença do paciente.
|
|
Nahm,
Mota, Rojas, Hizon, Gordon. (2018). (15)
|
01
paciente/Pioderma gangrenoso ulcerativo em membro inferior.
|
Ferida
com tecido necrótico: Clobetasol 0,5% diariamente nas bordas das úlceras, sob
compressa não aderente.
Ferida
sem tecido necrótico: aplicações diárias de clobetasol 0,5% aplicadas nas
bases e nas bordas das úlceras.
|
1-Tecido
necrótico: Iodo cadexômero tópico;
2-Meia
de compressão (15–20 mm Hg);
3-Pentoxifilina
800 mg (3x/dia);
4-Elevação
das pernas à noite
|
As
úlceras exibiram aumento na cicatrização, diminuição de detritos e redução da
dor, o que resultou no fechamento de 2 das 3 úlceras e em uma redução
dramática no tamanho da terceira úlcera.
|
Nos
casos de ulcerações no pioderma gangrenoso crônico que são resistentes apenas
aos tratamentos anti-inflamatórios, devem-se identificar e abordar outros
fatores agravantes que podem inibir a cicatrização.
|
|
Ratliff.
(2019). (16)
|
01
paciente/ Pioderma gangrenoso pós-cirúrgico em cirurgia da coluna vertebral
|
Clobetasol
0,05% diariamente 2x/dia.
|
1-
Espuma antiaderente;
2-
Redução gradual de prednisona;
3-
Micofenolato.
|
As
feridas fecharam completamente 3
semanas
depois.
|
Pioderma
gangrenoso deve ser suspeitado em feridas cirúrgicas que não cicatrizam
em
tempo hábil.
|
|
Wanner,
Saridakis, Sammons. (2020). (17)
|
01
paciente/ Pioderma gangrenoso ulcerativo após cirurgias de Mohs consecutivas
na mão esquerda.
|
Clobetasol
0,05% diariamente 2x/dia.
|
1-Redução
gradual de prednisona por 30 dias;
2-Dapsona.
|
Resolução
completa de suas ulcerações.
|
O
conhecimento do pioderma gangrenoso antes da cirurgia dermatológica é
fundamental para prevenir futuras complicações pós-operatórias e
desbridamento desnecessário.
|
|
Julve-Herraiz,
Villalba-Ferrer, García-Coret, García-Costa. (2021). (18)
|
03
pacientes/ Pioderma gangrenoso periestomal.
|
Clobetasol
0,5 mg/g diariamente.
|
Caso
1: infiltração de
acetonido
de triancinolona 40 mg/ml a cada 15 dias (6 meses);
Caso
2: infiltração
de
acetonido
de triancinolona 40 mg/ml a cada 15 dias+ prednisolona oral 30 mg/dia
(10 meses);
Caso
3: infiltração
de
acetonido
de triancinolona 40 mg/ml a cada 15 dias+ prednisolona oral 30 mg/dia (baixa
resposta) + cirurgia de retirada de tumor e reposição de estomia (9 meses).
|
Cicatrização
completa das lesões.
|
O
uso do propionato de clobetasol tópico isolado não apresentou melhora
clínica, é preciso associar outras terapias.
|
|
Sharquie,
Jabbar. (2021). (19)
|
170
pacientes/ Cicatriz de queimadura.
|
Clobetasol
0,05% diariamente 2x/dia.
|
1-Vaselina
25 g + ácido salicílico 1,5 g diluídos na pomada de clobetazol;
2-Terapia
oclusiva;
3-Sulfato
de
zinco
oral (5-10 mg/kg/ dia em duas doses divididas) com duração de 2 a 4 meses.
|
Redução
de 75% no tamanho da
cicatriz
em 4 meses de terapia. Redução rápida, acentuada e eliminação da hiperpigmentação.
Leucodermia:
apresentou resposta lenta.
|
A
pomada de propionato de clobetasol diluída sob oclusão combinada com sulfato
de
zinco oral é um modo eficaz de terapia para cicatrizes de queimadura com
efeitos
colaterais
leves ou inexistentes.
|
|
Yuen,
Asai, Hendry. (2021). (20)
|
01
paciente/ Lesão de Sweet no polegar.
|
Clobetasol
por 14 dias, antes da terapia sistêmica.
Não
especificou dosagem e administração.
|
1-
Curativo de espuma;
2-
Dapsona.
|
Antes
do início da terapia sistêmica, 14 dias depois, a lesão havia sido amplamente
resolvida, era menos sintomática e a ferida reepitelizada. Cicatrização
completa 6 meses após o início do tratamento.
|
A
administração de clobetasol foi uma medida importante a tomar, uma vez que é
necessária a investigação de síndromes paraneoplásicas e malignidade antes do
início da terapêutica sistémica.
|
|
Nazzaro,
Giacalone, Bortoluzzi, Veraldi, Marzano. (2021). (21)
|
01
paciente/Dermatose pustulosa erosiva do couro cabeludo.
|
Clobetasol
0,05%, aplicado 2x/dia durante duas semanas e depois 1x/dia durante quatro
semanas.
|
Imersões
de clorexidina por 10 dias.
|
Após
2 meses, a resolução completa foi alcançada.
|
A
atrofia da pele é um importante fator predisponente e pode ser consequência
de trauma local, como radioterapia ou dano actínico.
|
|
Sudah,
Michel, Dijanic, Kerrigan, Gesell. (2021). (22)
|
01
paciente/ Penfigoide bolhoso após artroplastia total do joelho.
|
Clobetasol
0,05%, aplicado 2x/dia por 3 meses.
|
Prednisona
60 mg diariamente por 3 meses.
|
Em
3 meses, todas as bolhas e prurido haviam desaparecido, e a incisão na linha
média havia cicatrizado adequadamente.
|
Não
foram observadas complicações relacionadas à terapia prolongada com
corticosteroides.
|
|
Margulies,
Marion, Saikaly. (2022). (23)
|
01
paciente/Queimadura química em couro cabeludo com tecido de hipergranulação.
|
Clobetasol
0,05% diariamente 2x/dia.
|
Clindamicina
300 mg por 10 dias.
|
Resolução
completa em 6 semanas
|
Os
corticosteroides tópicos potentes são um tratamento eficaz para
hipergranulação e devem ser considerados como uma opção de tratamento na
população pediátrica por ser indolor e não invasivo.
|
|
Dam,
Broeke, Poot, Gilbers, Halfwerk. (2022). (24)
|
01
paciente/ Pioderma gangrenoso pós cirurgia cardíaca.
|
Clobetasol
0,5 mg/g.
Não
especificou a administração.
|
1-
Prednisolona 1 mg/kg;
2-
Ciclosporina 5 mg/kg;
3-
Ciprofloxacina 500 mg.
|
Após
um tratamento de 5 meses, a ferida cicatrizou.
|
É
importante considerar o PG no caso de uma ferida inflamada que não melhora
com o tratamento antibiótico e apresenta deterioração após o desbridamento.
|
|
Gasperini,
Antonini. (2023). (25)
|
03
pacientes/ Pioderma gangrenoso periestomal.
|
Clobetasol
2x/semana.
Não
especificou dosagem e administração.
|
Higiene
com Polihexametileno Biguanida (PHMB) + matriz moduladora de protease +
fotobiomodulação com luz azul por 120 segundos 2x/semana (potência de 120
mw/cm2 e fluência de 7,2 J/cm2).
|
Em
4 semanas ocorreu redução significativa do tamanho das lesões e do quadro de
dor.
|
O
tratamento complementar de fotobiomodulação com luz azul promoveu
o
processo de cicatrização e reduziu a dor das complicações
da
pele periestomal.
|
|
Kim,
Chae, Lee, Choi. (2023). (26)
|
03
pacientes/ Dermatose pustulosa erosiva em cicatriz tardia em couro cabeludo.
|
Clobetasol.
Não
especificou dosagem e administração.
|
Caso
1: cefalosporina
oral e injeção intralesional de
Corticosteroide
(56 dias);
Caso
2: pomada de
tacrolimus 0,1% (30 dias);
Caso
3: Prednisolona
oral (20 mg/dia); Minociclina (100 mg/dia) (7 dias);
Isotretinoína
sistêmica após 30 dias (10 mg/dia).
|
Os
sinais inflamatórios regrediram e as
lesões
cicatrizaram.
|
Propuseram
que a
cicatriz
de queimadura crônica seja outro fator precipitante da dermatose pustulosa
erosiva e
que
diagnósticos diferenciais sejam realizados.
|
|
Singh,
Kirtschig, Anchan, Chi, Taghipour, Boyle, Murrell. (2023). (27)
|
1.442
pacientes/ Penfigoide bolhoso.
|
Clobetasol.
Não
especificou dosagem e administração.
|
Iniciar
o tratamento com doxiciclina (200 mg/dia), leva a um controle aceitável de
bolhas em curto prazo em comparação com o esteroide oral prednisolona (0,5
mg/kg/dia).
|
o
creme de propionato de clobetasol aplicado em todo o corpo provavelmente
aumenta a cicatrização da pele no dia 21.
|
Creme
esteróide tópico, propionato de clobetasol, aplicado em todo o corpo (40
gramas de creme aplicado por dia, com quantidade diminuída ao longo de 12
meses) é um tratamento eficaz e seguro para penfigoide bolhoso.
|
|
Fonte:
Elaborado pelos autores, 2024.
|
DISCUSSÃO
As feridas de etiologia atípicas são responsáveis por
aproximadamente 5% a 20% das ulcerações crônicas, enquanto 43% das ulcerações
crônicas são ulcerações infectadas, 22% são ulcerações diabéticas e 19% são
ulcerações vasculares. Devido à menor proporção de etiologia atípicas, o
interesse da investigação e da indústria nestas ulcerações é menor do que nas
feridas de etiologias comuns. A habilidade de reconhecer as feridas
epidemiologicamente raras, pode ser crítica para o curso do tratamento e para o
bem-estar geral do paciente (28).
Devido a
esses fatores é preciso que os profissionais de saúde, em especial o enfermeiro
(a), sempre suspeite de uma ferida de etiologia incomum e que não apresenta
evolução na cicatrização, mesmo utilizado as terapias padrão ouro, dentro de um
tempo esperado. De acordo com os autores (28) aponta que para
ulcerações atípicas, a taxa média de cicatrização é de 0,115 mm por dia após
identificação e implementação do tratamento adequado; esta taxa é mais lenta do
que a de ulcerações comparáveis de etiologia vascular.
Para
identificação e prognóstico desse tipo de ferida é fundamental um bom exame
clinico e físico, resgatando principalmente a origem e tempo da lesão, além de
medicações em uso. Ferramentas de acompanhamento e avalições tais como o acrônimo
TIMERS(29) - Tissue (tecidos inviáveis), Infection (infecção),
Moisture (umidade ou exsudato), Edge (bordas da lesão), Regeneration
(regeneração ou reparação), Social factor (fator social) podem
contribuir para uma melhor pratica clínica.
Outro
componente para um melhor diagnóstico nesse tipo de ferida é a biopsia. As
biópsias são frequentemente vitais para identificação e diferenciação de
feridas. Elas são recomendadas para feridas atípicas e recalcitrantes para
identificar a etiologia. É importante observar que múltiplas
características ou características histológicas podem se sobrepor em uma
biópsia com feridas atípicas e ainda exigirá uma compreensão da apresentação
dessas diferentes feridas (28). Os estudos apontados nessa revisão
(Quadro 1), não tiveram como foco resultados de estudos histopatológicos, que
direcionasse a uma característica especifica de tecido.
Em relação à
coleta de tecido para biopsia é importante ressaltar que a realização de
biópsia de pele não compete ao profissional enfermeiro, sendo uma ação
privativa do profissional médico. Já a coleta de fragmento de tecido vivo é
considerada um exame microbiológico das feridas e este procedimento já está
regulamentado para enfermeiros (30,31). Mas isso não impede que seja
realizado um trabalho em equipe, onde o identificador poderá encaminhar para
uma coleta de material para análise ou para avaliação com outro profissional de
saúde.
A maioria dos
estudos (Quadro 2) descreveram feridas de etiologia do pioderma gangrenoso. O
PG é uma dermatose incomum de origem neutrofílica associada a uma condição
subjacente, como doença inflamatória intestinal, artrite ou vários distúrbios
hematológicos. Geralmente aparece no
local do trauma (patergia) e com rápida progressão e retardo na cicatrização.
Sua ocorrência é mais frequente nas extremidades inferiores ou no tronco. As
bordas da área de ulceração geralmente são azuladas. A base da úlcera parece
necrótica, purulenta na gordura subcutânea ou na fáscia e dolorosa. A resolução
destas úlceras tende a levar à formação de cicatrizes (28,32).
As biópsias
do PG mostram abundantes neutrófilos maduros na derme, edema dérmico e
infiltração neutrofílica e, idealmente, inclui a borda da úlcera na amostra
analisada. Outro sinal é uma expansão de 1-2 cm/dia da margem da ferida ou
uma expansão superior a 50% ao longo de um mês (32,33). Com a
manifestação desses sinais o enfermeiro tem um papel crucial de observação
critica e comparativa na identificação de casos suspeitos de PG, pois é o
profissional que estará diretamente ligado na assistência com a realização do
curativo e a prescrição de coberturas.
Com relação às
coberturas e/ou correlatos utilizados na terapia tópica dessas feridas
atípicas, essa revisão integrativa descreveu o uso do propionato de clobetasol
na cicatrização de feridas em humanos. Segundo o estudo (6) esse
tipo de glicocorticoide tem sido popularmente utilizado contra inúmeras doenças
de pele, como dermatite atópica, vitiligo, psoríase, eczema, dermatoses com hiperqueratose
secas, eritema de nódulos discoides, líquen plano, distúrbios granulomatosos e
doenças autoimunes mediadas por células.
Após
aplicação tópica, o propionato de clobetasol, no nível celular, segue duas vias
diversas (não genômica e genômica). Na via genômica, o cortisol ativa os
Receptores de Glicocorticoides (GR) e, consequentemente, resulta na
homodimerização (união dos receptores), bem como na ligação aos GREs (Elementos
Responsivos aos Glicocorticoides). Já a via
não genômica é responsável pelo efeito terapêutico imediato dos
glicocorticoides. Nesta via, os segundos mensageiros e os receptores ligados à
membrana são particularmente levados em consideração. Este curso atua modulando
os níveis de ativação e a resposta das células-alvo (monócitos, plaquetas e
células T)(6).
A terapia tópica do propionato de clobetasol pomada (Quadro
2), foi descrita tendo uma aplicação regular de duas vezes ao dia por 14 dias,
e quando era necessário a manutenção de uso essa aplicação foi diminuída para
até duas vezes na semana. Segundo o estudo (5) a
aplicação de duas vezes ao dia é recomendada para a maioria das formulações,
embora não haja evidência que justifique esta regra. Para diminuir o risco de
efeitos colaterais e taquifilaxia (esgotamento do efeito terapêutico),
recomenda-se o intervalo de aplicação mais longo necessário para controle da
doença. O tratamento não deve ser continuado por mais de quatro
semanas. Se um tratamento contínuo for necessário, uma preparação menos potente
deve ser usada.
Diante dessas
recomendações de uso é preciso avaliar a ferida e verificar qual formulação
será mais apropriada para um efeito rápido e seguro ao paciente. Os estudos
selecionados nesta revisão não descreveram esse tipo de avalição ou
consideração em relação ao veículo. Visto que existe a formulação em pomada e
creme para o propionato de clobetasol, o estudo (5),
descreve que a pomada é uma mistura de óleo e petrolatum, insolúveis em água, é
a melhor preparação para pele seca pois é umidificadora. Também usado para
áreas espessas como palmas e plantas e sua natureza oclusiva e umidificadora
aumenta a penetração e a potência. Já o creme é uma suspensão de óleo em água.
Menos gorduroso que a pomada, não produzem o mesmo grau de hidratação da pele.
Cosmeticamente melhores. Podem conter emulsificantes e preservativos que podem
levar a eventuais reações alérgicas.
Tendo essas
considerações, somente cinco estudos (Quadro 2) descreveram o preparo do leito
e/ou higiene da ferida e a utilização de cobertura como oclusão. Os autores(34),
recomendam que o preparo do leito seja uma abordagem holística para o
diagnóstico de feridas e tratamento da causa e preocupações centradas no
paciente, como o controle da dor, otimizando os componentes do tratamento local
da ferida: desbridamento, infecção, inflamação e equilíbrio da umidade. Já na
incorporação da higiene de feridas, os autores (35) descrevem como
uma estratégia proativa de cicatrização impulsionada por um ciclo de
avaliação-gerenciamento-monitoramento que se concentra em todo o paciente
realizadas na primeira oportunidade e, em seguida, a cada troca de curativo,
até a cicatrização.
A cobertura secundária
foi relatada em cinco estudos (Quadro 2), sendo do tipo espuma e gaze de
petrolatum. A oclusão após aplicação do propionato de clobetasol é uma técnica
que precisa ser avaliada e quando utilizada deverá ser relatada, pois poderá
aumentar o seu efeito anti-inflamatório. Segundo os autores (36) a
absorção de esteroides tópicos pode ser aumentada no estrato córneo hidratado,
enquanto os esteroides tópicos sob oclusão podem aumentar a absorção em até 10
vezes.
Em relação à
oclusão, estudos (5,36) descrevem respectivamente que esse
procedimento com filme plástico aumenta o efeito de penetração da droga em até
100 vezes, e que o corticoide tópico sob a cobertura de hidrocolóide mostrou
superioridade estatisticamente significativa em comparação a aplicação de
corticoide sozinho.
Como visto
anteriormente, na ferramenta TIMERS(29) é preciso avaliar a questão
social, e segundo o estudo (5), frequentemente ocorre situações em
que se faz necessária a aplicação em áreas extensas do corpo, o que pode
representar limitação (inclusive financeira) à adesão do paciente, seja pela
quantidade necessária de tubos do medicamento prescrito ou pela dificuldade de
aplicá-lo. Uma forma de lidar com essa situação é a diluição (1:1) em creme
hidratante, facilitando a aplicação e reduzindo o custo final do tratamento
prescrito.
Embora
apresente potencial valor clínico, o propionato de clobetasol poderá promover
efeitos secundários desfavoráveis devido à absorção sistêmica após aplicação
tópica. Os efeitos colaterais adversos relatados incluem atrofia da pele,
hipopigmentação ao redor do local de aplicação, acne esteroide, dermatite
alérgica de contato, síndrome do tipo Cushing, supressão do eixo hipofisário
adrenal, osteonecrose, estrias dérmicas, telangiectasia, prurido taquifilaxia e
foliculite (6).
Mas os
estudos (Quadro 2), não relataram esses efeitos desfavoráveis a cicatrização, possivelmente
pelo tempo restrito de uso e quando esse tempo foi prolongado ocorreu a
diminuição da frequência de aplicação. Os efeitos relatados foram a melhora no
processo cicatricial, diminuição dos sinais de inflamação e melhora nas
cicatrizes. Esses efeitos favoráveis na resolução das lesões apontam que, nessa
revisão, o uso do propionato de clobetasol foi aplicado de forma correta e com
monitoramento regular por um profissional de saúde, aumentando assim o
potencial terapêutico do medicamento.
Além
disso, os estudos (Quadro 2), concluíram que ocorreu melhora significativa da
cicatrização e que o uso do propionato de clobetasol é eficaz e seguro nos
casos de PG, penfigoide bolhoso, hipergranulação,
queimaduras, dermatoses e líquen escleroso. Mas também poderão ocorrer situações
onde precisará de uma terapia adjuvante local ou sistêmica para melhorar o
processo cicatricial.
É
preciso lembrar que o propionato de clobetasol deverá ser prescrito pelo
profissional médico, mas isso não impede que outro profissional de saúde, em principal
o enfermeiro por ser o mais habilitado no tratamento de feridas, possa, durante
a avaliação do paciente, suspeitar de uma ferida atípica e solicitar um parecer
médico com sugestão/indicação de uso desse medicamento.
A
Resolução do Conselho Federal de Enfermagem (COFEN) nº567/218(37)
regulamenta a atuação da equipe de enfermagem no cuidado aos pacientes com
feridas e descreve, dentre outras questões, que o enfermeiro deverá avaliar,
prescrever e executar curativos em todos os tipos de feridas; prescrever
medicamentos e coberturas utilizados na prevenção e cuidados ás pessoas com
feridas, estabelecidas em programas e protocolos institucionais; participar da
escolha de materiais, medicamentos e equipamentos à prevenção e cuidados aos
pacientes com feridas e utilizar materiais, equipamentos, medicamentos e novas
tecnologias aprovados pela ANVISA , para prevenção e cuidados ás pessoas com
feridas.
Nesses
casos, o enfermeiro é o profissional que irá acompanhar esse paciente mais de
perto durante a realização de seu curativo propondo melhores técnicas de
aplicação. Deverá também orientar quanto ao uso domiciliar, reações adversas e
melhoria na qualidade de vida.
Durante
a elaboração dessa revisão, os autores encontraram um grande número de estudos
abordando o uso do propionato de clobetasol em líquen plano oral (doença
crônica autoimune mediada por linfócitos T que afeta o epitélio escamoso
estratificado da mucosa oral)(38) e na psoríase (doença inflamatória
crônica da pele imunomediada)(39). Esses estudos não se enquadravam
na temática da revisão, mas apontam para a necessidade de reconhecimento e
manejo nessas patologias como uma parte essencial do cuidado holístico para
esses indivíduos.
É
preciso também destacar a necessidade de acompanhamento multidisciplinar/interdisciplinar
em indivíduos com feridas. Estudos apontam que o trabalho em equipe pode gerar
planos de tratamento que resultam em melhorias significativas na saúde do
paciente e avanços reais no processo de cicatrização, além de que, é essencial que
as redes de saúde proporcionem educação permanente e desenvolvam diretrizes de
tratamento junto a essa equipe (40,41).
Considera-se
como limitação a ausência de dados específicos referentes ao procedimento de
preparação do leito da ferida para aplicação do medicamento e medidas numéricas
da evolução do processo de cicatrização.
CONCLUSÕES
O
presente artigo de revisão foi desenvolvido com o intuito de investigar se o
uso da pomada/creme de propionato de clobetasol promove a cicatrização de
feridas em humanos.
Os dados sugerem que a
aplicação tópica desse medicamento, em conjunto com outras terapias, em humanos
portadores de feridas do tipo PG, penfigoide bolhoso, hipergranulação,
queimaduras, dermatoses e líquen escleroso promove melhoras no processo
cicatricial. Sua aplicação deverá ser duas vezes ao dia e por até 14 dias,
sendo essa aplicação monitorada e controlada por profissional capacitado.
Uma das descobertas mais
relevantes que emergiram do estudo foram relativas à utilização do propionato
de clobetasol na melhora de cicatrizes por queimaduras e dermatoses em couro
cabeludo.
Esses resultados indicaram que
de forma controlada e com um trabalho de avaliação em equipe é possível a
utilização desse corticoide em varias tipologias de feridas ulcerativas como
uma terapia menos invasiva e de mais fácil acesso para o paciente. Sendo
importante mencionar que para etiologias que podem estar além do escopo de
experiência de um especialista em tratamento de feridas, é aconselhável
recorrer à ajuda de outros profissionais ou consultar outros especialistas em
feridas.
Novos estudos com foco na
evolução do leito da lesão, coberturas que poderão ser associadas e resultados
em outros tipos de feridas são necessários com objetivo de compreender melhor o
fenômeno de estimulo a cicatrização, embora muitas das patologias de feridas
atípicas mais comuns e os regimes de tratamento atuais sejam discutidos, essa
discussão não é abrangente e não aborda todas as etiologias dessas feridas.
Dessa forma, é preciso que os
profissionais de saúde que realizam tratamento em pessoas com feridas busquem
conhecimento, desconfiando sempre de uma ferida que não cicatriza em tempo
hábil mesmo utilizando terapias padrão ouro, e que a experiência do
profissional assistencial e do paciente seja considerada em todo o tratamento.
REFERÊNCIAS
1. Farhangniya M,
Samadikuchaksaraei A. A review of genes involved in wound healing. Med J Islam
Repub Iran. 2023;37:140. Disponível em: https://doi.org/10.47176/mjiri.37.140.
2. Wilkinson HN, Hardman
MJ. Wound healing: cellular mechanisms and pathological outcomes. Open Biol
[Internet]. Set 2020 [citado 2024 Mar 5];10(9):200223. Disponível em: https://doi.org/10.1098/rsob.200223.
3. Isoherranen K, O'Brien
JJ, Barker J, Dissemond J, Hafner J, Jemec GB. et al. Atypical wounds. Best
clinical practice and challenges. J Wound Care [Internet]. Jun 2019 [citado
2024 Mar 6];28(Sup6):S1—S92. Disponível em: https://doi.org/10.12968/jowc.2019.28.sup6.s1.
4. Zhao R, Liang H,
Clarke E, Jackson C, Xue M. Inflammation in chronic wounds. Int J Mol Sci
[Internet]. 11 dez 2016 [citado 2024 Mar 24];17(12):2085. Disponível em: https://doi.org/10.3390/ijms17122085.
5. Peres G, Lastória JC.
Corticoterapia tópica: conceitos, aplicações e principais apresentações
disponíveis no Brasil. Botucatu: Universidade Estadual Paulista “Júlio de
Mesquita Filho”. Faculdade de Medicina de Botucatu, NEAD.TIS; 2018. Disponível
em: https://www.hcfmb.unesp.br/wp-content/uploads/2018/07/corticoide-1.pdf.
6. Nair AB, Kumar S,
Dalal P, Nagpal C, Dalal S, Rao R. et al. Novel dermal delivery cargos of
clobetasol propionate: an update. Pharmaceutics [Internet]. 9 fev 2022 [citado 2024
Mar 20];14(2):383. Disponível em: https://doi.org/10.3390/pharmaceutics14020383.
7. Thomas J, Saraswat A,
Aurangabadkar S, Rathod R, Rathod R, Mane A. Clobetasol propionate 0.025% cream
in the management of steroid responsive dermatoses: an expert opinion. Int J
Res Dermatol [Internet]. 26 abr 2022 [citado 2024 Mar 4];8(3):361. Disponível
em: https://doi.org/10.18203/issn.2455-4529.intjresdermatol20221204.
8. Mendes KD, Silveira
RC, Galvão CM. Revisão integrativa: método de pesquisa para a incorporação de
evidências na saúde e na enfermagem. Texto Amp Contexto Enferm [Internet]. Dez
2008 [citado 2024 Mar 2];17(4):758-64. Disponível em: https://doi.org/10.1590/s0104-07072008000400018.
9. Santos MARC, Galvão
MGA. A elaboração da pergunta adequada de pesquisa. Resid Pediatr.
2014;4(2):53-56. Disponível em: https://residenciapediatrica.com.br/detalhes/105/a-elaboracao-da-pergunta-adequada-de-pesquisa
10. Gnarra M, Castriota
M, Rowland SP, Bonalumi G, Glieca F, Feliciani C. A Case of pyoderma
gangrenosum after long saphenous vein harvesting. EJVES Extra [Internet]. Fev
2014 [citado 18 set 2024];27(2):e5-e6. Disponível em: https://doi.org/10.1016/j.ejvsextra.2013.11.005
11. Flynn AN, King M,
Rieff M, Krapf J, Goldstein AT. Patient satisfaction of surgical treatment of
clitoral phimosis and labial adhesions caused by lichen sclerosus. Sex Med
[Internet]. Dez 2015 [citado 18 set 2024];3(4):251-5. Disponível em: https://doi.org/10.1002/sm2.90
12. Taheri A, Moradi
Tuchayi S, Alinia H, Orscheln CS, Mansoori P, Feldman SR. Topical clobetasol in
conjunction with topical tretinoin is effective in preventing scar formation
after superficial partial-thickness burn ulcers of the skin: A retrospective
study. J Dermatol Treat [Internet]. 29 dez 2014 [citado 18 set
2024];26(4):361-4. Disponível em: https://doi.org/10.3109/09546634.2014.991677
13. Alani A, Sadlier M,
Ramsay B, Ahmad K. Pyoderma gangrenosum induced by episiotomy. BMJ Case Rep
[Internet]. 19 jan 2016 [citado 18 set 2024]:bcr2015213574. Disponível em: https://doi.org/10.1136/bcr-2015-213574
14. Amber KT, Panganiban
CM, Korta D, Feraudy SD, Kelly KM, Grando SA. A case report of bullous
pemphigoid associated with a melanoma and review of the literature. Melanoma
Res [Internet]. Fev 2017 [citado 18 set 2024];27(1):65-7. Disponível em: https://doi.org/10.1097/cmr.0000000000000307
15. Nahm WJ, Mota JA,
Rojas S, Hizon BJ, Gordon C. Improvement of ulcerations in treatment-resistant
chronic scarring in a patient with pyoderma gangrenosum after improving
vascular insufficiency, gently removing necrotic debris, and decreasing wound
fluid. Am J Case Rep [Internet]. 19 jul 2018 [citado 18 set 2024]; 19:844-8.
Disponível em: https://doi.org/10.12659/ajcr.908995
16. Ratliff CR. Case study
on management of postsurgical pyoderma gangrenosum after spinal surgery. J
Wound Ostomy Cont Nurs [Internet]. 2019 [citado 18 set 2024];46(6):543-6.
Disponível em: https://doi.org/10.1097/won.0000000000000587
17. Wanner B, Saridakis
S, Sammons D. Consecutive cases of pyoderma gangrenosum following dermatologic
surgery. J Clin Aesthet Dermatol. 2020;13(8):49-50. Disponível em: https://pubmed.ncbi.nlm.nih.gov/33178383/
18. Julve-Herraiz L,
Villalba-Ferrer F, García-Coret MJ, García-Costa B. Cuidados y tratamiento del
pioderma gangrenoso periestomal. A propósito de tres casos. Enfermeria Clin
[Internet]. Mar 2021 [citado 18 set 2024];31(2):120-5. Disponível em: https://doi.org/10.1016/j.enfcli.2020.11.004
19. Sharquie KE, Jabbar
RI. Medical Therapy of burn scar before any plastic surgery by using topical
corticosteroid combined with oral zinc sulfate. J Turk Acad Dermatol
[Internet]. 11 jun 2021 [citado 18 set 2024];15(2):37-43. Disponível em: https://doi.org/10.4274/jtad.galenos.2021.69188
20. Yuen K, Asai Y,
Hendry JM. Thumb ulcer presenting as soft tissue infection in a patient with
sweet’s syndrome intolerant to systemic corticosteroids: a case report. Plast
Surg Case Stud [Internet]. 1 jan 2021 [citado 18 set 2024]; 7:2513826X2110289.
Disponível em: https://doi.org/10.1177/2513826x211028927
21. Nazzaro G, Giacalone
S, Bortoluzzi P, Veraldi S, Marzano AV. Erosive pustular dermatosis of the
scalp induced by gefitinib: case and review of the literature. Dermatol Online
J [Internet]. 2021 [citado 18 set 2024];27(2). Disponível em: https://doi.org/10.5070/d3272052385
22. Sudah S, Michel C,
Dijanic C, Kerrigan D, Gesell M. Bullous pemphigoid after total knee
arthroplasty. Arthroplast Today [Internet]. Jun 2021 [citado 18 set
2024];9:53-7. Disponível em: https://doi.org/10.1016/j.artd.2021.04.009
23. Margulies S, Marion
T, Saikaly SK. Use of potent topical corticosteroids (TCS) for hypergranulation
tissue (HGT) in pediatric patients. Cureus [Internet]. 23 ago 2022 [citado 18
set 2024]. Disponível em: https://doi.org/10.7759/cureus.28304
24. Dam L, Broeke M, Poot
AM, Gilbers MD, Halfwerk FR. Noninfectious sternal wound inflammation after
coronary artery bypass grafting in a patient with myelodysplastic syndrome: A
no‐touch approach. J Card Surg [Internet]. 6 maio 2022 [citado 2024 Set 18].
Disponível em: https://doi.org/10.1111/jocs.16570
25. Gasperini S, Antonini
M. Blue Light Photobiomodulation as treatment for peristomal skin disorders:
case series. Inferm J [Internet]. 30 abr 2023 [citado 2024 Set 18];2(1):5-10.
Disponível em: https://doi.org/10.36253/if-2070
26. Kim JS, Chae SW, Lee
GY, Choi YJ. Erosive pustular dermatosis of the scalp arising on long-standing
burn scars: a report of three cases and brief review of literature. Ski
Appendage Disord [Internet]. 29 set 2023 [citado 2024 Set 18]:1-5. Disponível
em: https://doi.org/10.1159/000533965
27. Singh S, Kirtschig G,
Anchan VN, Chi CC, Taghipour K, Boyle RJ, Murrell DF. Interventions for bullous
pemphigoid. Cochrane Database Syst Rev [Internet]. 11 ago 2023 [citado 2024 Set
18];2023(8). Disponível em: https://doi.org/10.1002/14651858.cd002292.pub4
28. Ansert E,
Tickner A, Cohen D, Murry W, Gorelik S. Understanding the
zebras of wound care: an overview of atypical wounds. Wounds [Internet]. 2022
[citado 2024 Mar 16];34(5):124-34. Disponível em: https://doi.org/10.25270/wnds/2022.124134
29. Atkin L,
Bućko Z, Montero EC, Cutting K, Moffatt C, Probst A.
et al. Implementing TIMERS: the race against hard-to-heal wounds. J Wound Care
[Internet]. 1 Mar 2019 [citado 2024 Mar 4];28(Sup3a):S1—S50. Disponível
em: https://doi.org/10.12968/jowc.2019.28.sup3a.s1
30. Conselho Regional de
Enfermagem da Bahia. Parecer COREN – BA N⁰ 003/2021. Realização de biópsia de
pele por Enfermeiros. [Internet]. Salvador: 2021 [citado 2024 Mar 16]. 4 p.
Disponível em: https://www.coren-ba.gov.br/parecer-coren-ba-n⁰-003-2021/
31. Conselho Regional de
Enfermagem do Distrito Federal. Parecer técnico COREN-DF 11/2020. Coleta de
fragmento de tecido vivo em feridas para biópsia pelo Enfermeiro [Internet].
Brasília-DF: 2020 [citado 2024 Mar 16]. 5 p. Disponível em: https://www.coren-df.gov.br/site/2020/08/18/parecer-tecnico-coren-df-no-11-2020/
32. Park AN,
Raj A, Bajda J, Gorantla VR. Narrative Review: pyoderma
gangrenosum. cureus [Internet]. 7 jan 2024 [citado 2024 Mar 2]. Disponível
em: https://doi.org/10.7759/cureus.51805
33. Goldust M,
Hagstrom EL, Rathod D, Ortega-Loayza AG. Diagnosis and novel
clinical treatment strategies for pyoderma gangrenosum. Expert Rev Clin
Pharmacol [Internet]. 6 jan 2020 [citado 2024 Mar 16];13(2):157-61. Disponível
em: https://doi.org/10.1080/17512433.2020.1709825
34. Sibbald RG, Goodman L, Woo KY,
Krasner DL, Smart H, Tariq G. et al. Special considerations in
wound bed preparation 2011. Adv Ski Amp Wound Care [Internet]. Set 2011 [citado
2024 Mar 17];24(9):415-36. Disponível em: https://doi.org/10.1097/01.asw.0000405216.27050.97
35. Murphy C, Atkin L,
Swanson T, Tachi M, Tan YK, Vega de Ceniga M, Weir D, Wolcott R. International
consensus document. Defying hard-to-heal wounds with an early antibioilm
intervention strategy: wound hygiene. J Wound Care 2020; 29(Suppl 3b):S1–28.
Disponível em: https://www.sobenfee.org.br/_files/ugd/29b632_1ff91c1d26514bf8bbabc41b7e344813.pdf?index=true
36. Lo HL,
Ip FC. Effectiveness of 0.1% mometasone furoate under hydrocolloid
dressing versus 0.1% mometasone furoate in patients with lichen simplex
chronicus. Ski Health Dis [Internet]. 21 Mar 2023 [citado 2024 Mar 19].
Disponível em: https://doi.org/10.1002/ski2.228
37. Conselho Federal de
Enfermagem. RESOLUÇÃO COFEN Nº 567/2018. Regulamento da atuação da equipe de
enfermagem no cuidado aos pacientes com feridas [Internet]. Brasília-DF: 2018
[citado 2024 Mar 19]. 5 p. Disponível em: https://www.cofen.gov.br/resolucao-cofenno-567-2018/
38. Didona D,
Caposiena Caro RD, Sequeira Santos AM, Solimani F, Hertl M.
Therapeutic strategies for oral lichen planus: state of the art and new
insights. Front Med [Internet]. 4 out 2022 [citado 2024 Mar 22];9. Disponível
em: https://doi.org/10.3389/fmed.2022.997190
39. Raharja A, Mahil SK,
Barker JN. Psoriasis: a brief overview. Clin Med [Internet]. Maio 2021
[citado 2024 Mar 22];21(3):170-3. Disponível em: https://doi.org/10.7861/clinmed.2021-0257
40. Machado Silva G,
Martins da Silva A, Gomes Dabó S, Ferreira da Silva LG, Sangalli M, Luiz Pacher
Schmitz G. et al. Fotobiomodulação e fotodinâmica no tratamento de lesões por
pioderma gangrenoso. Rev Enferm Atual Derme [Internet]. 21 abr 2024 [citado 2024
Set 17];98(2):e024305. Disponível em: https://doi.org/10.31011/reaid-2024-v.98-n.2-art.2162
41. da Cunha Cavalcanti
A, da Fonseca Mendes Silva ME, Silva-Filho E, Costa Nascimento L, Mota Silva
MM. et al. Assistência de enfermagem a paciente com úlcera venosa complexa: um
estudo de caso. Rev. Enferm. Atual In Derme [Internet]. 16º junho de 2024
[citado 2024 Set 17];98(2):e024338. Disponível em: https://revistaenfermagematual.com/index.php/revista/article/view/1986
Critérios
de autoria
Ronivaldo
Pinto Ferreira: Concepção e planejamento do estudo; obtenção, análise e interpretação
dos dados; redação e revisão crítica e aprovação da versão final.
Rafaela
Bertoglio Escher: Obtenção, análise e interpretação dos dados; redação e
revisão crítica e aprovação da versão final.
Natalia
de Sá Policarpo: Obtenção, análise e interpretação dos dados; redação e revisão
crítica e aprovação da versão final.
Gustavo
Henrique Pereira Pinto: Obtenção, análise e interpretação dos dados; redação e
revisão crítica e aprovação da versão final.
Heloísa
Geovana dos Santos Pinto: Obtenção, análise e interpretação dos dados; redação
e revisão crítica e aprovação da versão final.
Fomento
e Agradecimento: nada a declarar
Declaração de conflito de
interesses
Nada
a declarar.
Rev Enferm Atual In Derme 2024;98(3): e024388