ARTIGO ORIGINAL
DEVELOPMENT OF A CHECKLIST FOR THE PREVENTION OF PRESSURE INJURIES IN CRITICALLY ILL PATIENTS IN THE PRONE POSITION
ELABORACIÓN DE CHECKLIST PARA LA PREVENCIÓN DE LESIONES POR PRESIÓN EN EL PACIENTE CRÍTICO EN POSICIÓN PRONA
https://doi.org/10.31011/reaid-2026-v.100-n.1-art.2637
1Cléton Salbego
2Ana Caroline Bernardino Micelli
3Isabelle Gomes Facundin
4Jessika de Oliveira Cavalaro
5Robson Giovani Paes
6Liege Gonçalves Cassenote
1Docente do Curso de Graduação em Enfermagem do UniBrasil, Curitiba, Paraná, Brasil. ORCID: https://orcid.org/0000-0003-3734-9970
2Acadêmica do Curso de Graduação em Enfermagem do UniBrasil, Curitiba, Paraná, Brasil. ORCID: https://orcid.org/0009-0007-6234-2478
3Acadêmica do Curso de Graduação em Enfermagem do UniBrasil, Curitiba, Paraná, Brasil. ORCID: https://orcid.org/0009-0006-1878-3850
4Docente do Curso de Graduação em Enfermagem do UniBrasil, Curitiba, Paraná, Brasil. ORCID: https://orcid.org/0000-0002-4609-217X
5Programa de Pós-Graduação em Enfermagem da Universidade Federal do Paraná, Curitiba, Paraná, Brasil. ORCID: https://orcid.org/0000-0001-6899-4054
6Programa de Pós-Graduação em Enfermagem da Universidade Federal de Santa Maria, Santa Maria, Rio Grande do Sul, Brasil. ORCID: https://orcid.org/0000-0003-0833-4016
Autor correspondente
Cléton Salbego
Rua Frei Egídio Carloto, 499, Curitiba/PR, Brasil. CEP: 81270-730 - +55 (55) 99922-1825, E-mail: cletonsalbego@hotmail.com
Submissão: 30-08-2025
Aprovado: 28-02-2026
RESUMO
Objetivo: Elaborar um checklist para o monitoramento e a prevenção de lesão por pressão no paciente em posicionamento prona, internado em terapia intensiva adulto. Método: Estudo metodológico, realizado entre março e junho de 2025. Para a construção do conteúdo e aparência do checklist foi realizada revisão da literatura nas bases de dados: Literatura Latino-Americana e do Caribe em Ciências da Saúde, Base de Dados de Enfermagem e Medical Literature Analysis and Retrievel System Online, por meio da Biblioteca Virtual em Saúde. Foram consultadas as revisões sistemáticas, recomendações/diretrizes e guidelines. Resultados: A busca na literatura permitiu identificar nove estudos com recomendações de boas práticas para prevenção de lesão por pressão em prona. O checklist contém 52 itens organizados em três domínios (avaliação e preparo do paciente; cuidados durante o posicionamento prona; monitoramento e reavaliação). Conclusão: O checklist apresenta conteúdo relevante para auxiliar profissionais de enfermagem na prevenção de lesões por pressão em pacientes críticos submetidos ao posicionamento prona.
Palavras-chave: Úlcera por Pressão; Unidades de Terapia Intensiva; Enfermagem de Cuidados Críticos; Lista de Checagem; Síndrome Respiratória Aguda Grave.
ABSTRACT
Objective: To develop a checklist for monitoring and preventing pressure injuries in patients in prone position admitted to adult intensive care. Method: This is a methodological study conducted between March and June 2025. A literature review was conducted in the following databases to develop the content and appearance of the checklist: Latin American and Caribbean Health Sciences Literature, Nursing Database, and Medical Literature Analysis and Retrieval System Online through the Virtual Health Library. Systematic reviews, recommendations/guidelines, and guidelines were consulted. Results: The literature search identified nine studies with recommendations for best practices for preventing pressure injuries in the prone position. Thus, the checklist was constructed containing three domains (Patient assessment and preparation; Care during prone positioning; Monitoring and reassessment). It was developed with the help of Microsoft Office Word software. Conclusion: The checklist presents relevant content to assist nursing professionals in preventing pressure injuries in critically ill patients undergoing prone positioning.
Keywords: Pressure Ulcer; Intensive Care Units; Critical Care Nursing; Checklist; Severe Acute Respiratory Syndrome.
RESUMEN
Objetivo: Desarrollar una lista de verificación para el monitoreo y la prevención de lesiones por presión en pacientes en decúbito prono, ingresados en cuidados intensivos para adultos. Método: Estudio metodológico, realizado entre marzo y junio de 2025. Para elaborar el contenido y el aspecto de la lista de verificación, se revisó la bibliografía en las bases de datos: Literatura Latinoamericana y del Caribe en Ciencias de la Salud, Base de Datos de Enfermería y Medical Literature Analysis and Retrieval System Online, a través de la Biblioteca Virtual en Salud. Se consultaron las revisiones sistemáticas, recomendaciones/directrices y guías. Resultados: La búsqueda bibliográfica permitió identificar nueve estudios con recomendaciones de buenas prácticas para la prevención de lesiones por presión en decúbito prono. Por lo tanto, la lista de verificación se construyó conteniendo tres dominios (Evaluación y preparación del paciente; Cuidados durante el decúbito prono; Monitorización y reevaluación). Fue desarrollada con la ayuda del software Microsoft Office Word. Conclusión: La lista de verificación presenta contenido relevante para ayudar a los profesionales de enfermería en la prevención de lesiones por presión en pacientes críticos sometidos a decúbito prono.
Palabras clave: Úlcera por Presión; Unidades de Cuidados Intensivos; Enfermería de Cuidados Críticos; Lista de Verificación; Síndrome Respiratorio Agudo Grave.
INTRODUÇÃO
A Síndrome Respiratória Aguda Grave (SRAG) é uma condição clínica caracterizada por sintomas gripais que podem evoluir rapidamente para insuficiência respiratória, exigindo hospitalização(1). Durante a pandemia de Covid-19, a SRAG ganhou grande destaque nos serviços de saúde devido à alta taxa de complicações e mortalidade associadas. O quadro clínico envolve comprometimento das trocas gasosas, agravando o estado dos pacientes e exigindo atenção médica intensiva(1).
No Brasil, a vigilância epidemiológica da SRAG é realizada sistematicamente pelo Ministério da Saúde, com o objetivo de monitorar a disseminação da doença e orientar medidas de prevenção e controle. Entre 2021 e 2024, foram observadas variações importantes nos casos, com picos em surtos de infecções virais, tais como, Covid-19 e Influenza(2).
Pacientes em estado crítico que apresentam infecções respiratórias graves podem desenvolver a Síndrome Respiratória Aguda Grave (SRAG). Essa condição, frequentemente associada à insuficiência respiratória hipoxêmica, tem um prognóstico desfavorável, sobretudo quando provocada por infecções virais(3). Diante disso, a abordagem terapêutica deve ser imediata e eficaz, visando reverter o quadro clínico e reduzir complicações(3).
A ventilação protetora torna-se protagonista nesse cenário, guiada por volumes correntes reduzidos e uma pressão expiratória positiva que respeita o tempo alveolar. Estudo sugere que o posicionamento prona é uma das poucas intervenções que demonstraram melhora na oxigenação e aumento da sobrevida dos pacientes, podendo ser realizada com pacientes acordados ou sedados, em diferentes modos de suporte ventilatório(3).
O posicionamento prona, melhora a compatibilidade entre ventilação e perfusão. Inicialmente considerada medida de resgate, essa intervenção passou a ser tratada como terapêutica padrão, com recomendações de sessões entre 12 e 16 horas diárias, embora não haja um consenso definitivo sobre o tempo ideal de uso(4).
Um dos riscos associados ao uso prolongado da prona são as lesões por pressão (LP), causadas por pressão contínua e forças de cisalhamento sobre tecidos vulneráveis(5). Prevenir tais lesões compreende tarefa que demanda mais do que técnica: exige visão atenta e crítica em áreas como face, tórax, pelve, joelhos e pés. Uma revisão sistemática com meta-análise, envolvendo 15.979 pacientes em posição prona na UTI, identificou incidência de lesões por pressão entre 25,7% e 48,5%, evidenciando a necessidade de medidas preventivas. Os resultados apontaram a ocorrência de lesões em 13 regiões corporais, principalmente na face, tórax, crista ilíaca e joelhos(5). Revisão sistemática destaca os checklists como uma abordagem promissora para a aplicação de cuidados baseados em evidências(6), ainda que sua implementação na prática clínica enfrente desafios.
O interesse na construção do checklist foi motivado pela experiência assistencial dos autores no contexto pandêmico, quanto aos índices elevados de LP decorrentes da posição prona. Frente a isso, surge a necessidade de fortalecer a segurança do paciente crítico e de subsidiar o enfermeiro na tomada de decisão clínica. Na prática da UTI adulto, o enfermeiro é o profissional responsável por coordenar o cuidado, supervisionar a equipe multiprofissional e garantir que intervenções preventivas sejam aplicadas de forma padronizada. Para tanto, objetivou-se elaborar um checklist para o monitoramento e a prevenção de lesão por pressão no paciente em posicionamento prona, internado em terapia intensiva adulto.
MÉTODOS
Pesquisa metodológica(7), realizada online entre março e junho de 2025, com o objetivo de construir o conteúdo (itens e domínios) e aparência (layout) para o checklist de prevenção de LP relacionado ao posicionamento prona dos pacientes adultos críticos.
Para a construção do conteúdo do checklist realizou-se revisão da literatura nas bases de dados Literatura Latino-Americana e do Caribe em Ciências da Saúde (LILACS), Base de Dados de Enfermagem (BDENF) e Medical Literature Analysis and Retrievel System Online (MEDLINE), acessada por meio da Biblioteca Virtual em Saúde (BVS). As buscas ocorreram no mês de março, considerando estudos publicados entre 2019 e 2024. Foi elaborado estratégia de busca utilizando os descritores controlados “infecções por coronavírus”, “decúbito ventral” e “lesão por pressão” seus sinônimos e termos correspondentes nos idiomas inglês e espanhol. A estratégia foi organizada com a combinação dos descritores aos operadores booleanos AND e OR.
Foram incluídos revisões sistemáticas, recomendações, diretrizes clínicas e consenso entre especialistas, nos idiomas português, inglês ou espanhol. Foram excluídos documentos duplicados, sendo contabilizados uma vez na base com maior número de publicações; documentos que não descreveram em seus resultados estratégias para prevenção de lesão por pressão no paciente em posicionamento prona, internado em terapia intensiva adulto; as publicações sem editoração científica não indexadas; literatura cinzenta (teses, dissertações, trabalhos de conclusão de curso, apostilas, anais, portarias e publicações ministeriais).
A seleção dos estudos ocorreu por meio da leitura dos títulos e dos resumos, de forma independente, por dois autores, de modo a atender aos critérios de inclusão e identificar intervenções de enfermagem para a prevenção de LP em pacientes em ventilação mecânica, em posição prona, com foco na segurança e integridade cutânea. Em caso de dúvida na seleção, um terceiro revisor foi convidado a analisar o estudo.
As evidências selecionadas, seguem a classificação proposta pela American Association of Critical-Care Nurses que qualifica os resultados como: Nivel A - Meta-análise de estudos quantitativos ou metassíntese de estudos qualitativos com resultados que apoiam consistentemente uma ação, intervenção ou tratamento específico (incluindo revisão sistemática de ensaios clínicos randomizados); Nível B - Estudos bem planejados e controlados com resultados que apoiam consistentemente uma ação, intervenção ou tratamento específico; Nível C - Estudos qualitativos, estudos descritivos ou correlacionais, revisões integrativas, revisões sistemáticas ou ensaios clínicos randomizados com resultados inconsistentes; Nível D - Padrões profissionais e organizacionais revisados por pares, com o suporte de recomendações de estudos clínicos; Nível E - Relatos de casos múltiplos, evidências baseadas em teoria de opiniões de especialistas ou padrões organizacionais profissionais revisados por pares, sem estudos clínicos para apoiar recomendações; Nível M - Somente recomendações do fabricante(8).
Foram identificados 8.306 documentos nas bases de dados. Após leitura na íntegra foram selecionados nove para a construção do checklist (Figura 1).
Figura 1 - Fluxograma representativo aos estudos selecionados para construção do checklist, elaborado a partir da recomendação do PRISMA-ScR. Curitiba, PR, Brasil, 2025.
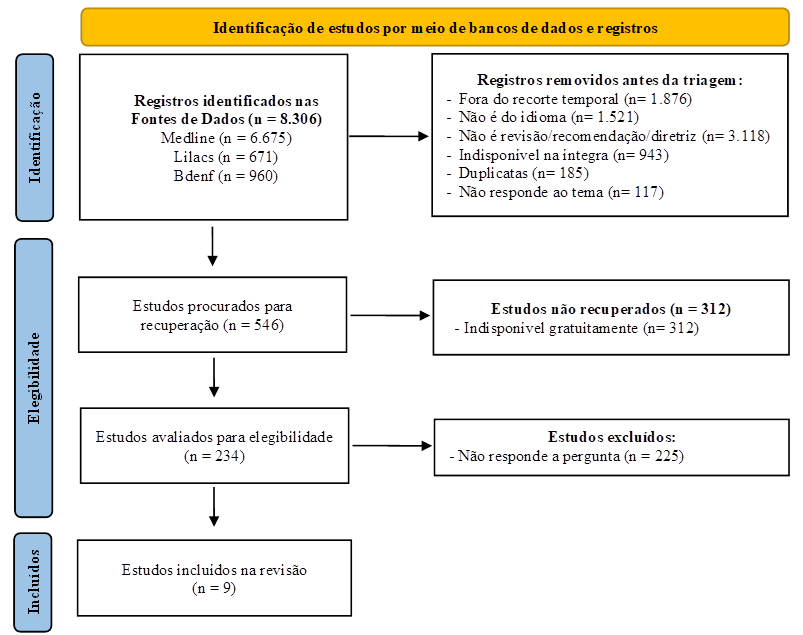
A seleção das evidências considerou revisões sistemáticas e recomendações/guidelines, com ênfase em documentos que apresentassem sínteses de boas práticas assistenciais aplicáveis ao contexto da UTI e cuidados no posicionamento prona. Foi consultada a Nota Técnica nº 03/2017(9) da Agência Nacional de Vigilância Sanitária (ANVISA), a qual apresenta recomendações de práticas seguras para prevenção de LP em serviços de saúde brasileiros.
Após a coleta e organização dos dados, procedeu-se à extração das intervenções de enfermagem descritas nos documentos selecionados, com foco na prevenção de LP associadas à posição prona. A elaboração dos itens ocorreu de forma indutiva pelos pesquisadores, a partir da identificação de ações de cuidado recorrentes, específicas e potencialmente mensuráveis, as quais foram agrupadas por similaridade semântica e funcional. Os itens foram então organizados em três domínios temáticos: (1) Avaliação e preparo do paciente, (2) Cuidados durante o posicionamento prona, e (3) Monitoramento e reavaliação.
Para garantir a validade de conteúdo e a coerência interna do checklist, foram realizadas seis reuniões de consenso entre os três autores do estudo, cada uma com duração média de uma hora e meia, conduzidas por meio da plataforma Google Meet®. As decisões foram tomadas com base na triangulação entre evidências científicas, experiência clínica dos pesquisadores e aderência ao escopo do instrumento. As discussões permitiram avaliar a relevância, clareza e aplicabilidade dos itens, bem como propor ajustes semânticos e de estruturação. Essa etapa configurou um processo de validação interna do conteúdo, baseada no consenso entre os pesquisadores(10).
A construção do instrumento foi realizada no software Microsoft Office Word®, resultando na primeira versão do checklist, composta por 52 itens distribuídos em três domínios: Domínio 1 – Avaliação e preparo do paciente (20 itens), Domínio 2 – Cuidados durante o posicionamento prona (11 itens), e Domínio 3 – Monitoramento e reavaliação (21 itens). O instrumento foi intitulado “Checklist para Prevenção de Lesão por Pressão no Paciente Adulto Crítico em Posição Prona”.
A análise e organização do conteúdo do checklist foram operacionalizadas a partir da técnica de Análise de Conteúdo, seguindo as etapas metodológicas de pré-análise, leitura flutuante, codificação e categorização temática. O corpus foi composto pelas evidências científicas obtidas na revisão, que foram analisadas enquanto unidades de significação, atendendo aos critérios de exaustividade, representatividade, homogeneidade, pertinência e exclusividade, conforme proposto por Bardin. A interpretação final dos dados foi orientada por aportes teóricos da literatura nacional e internacional voltada à prevenção de lesões por pressão e segurança do paciente crítico.
Para assegurar o rigor científico e a transparência na descrição metodológica do estudo, foram adotadas as recomendações do Strengthening the Reporting of Quality Improvement Studies in Health Care (SQUIRE 2.0)(11), adequadas ao delineamento do presente estudo.
O protocolo de pesquisa foi elaborado conforme os princípios éticos das Resoluções 466/2012 e 674/2022 do Conselho Nacional de Saúde, e as orientações do Ofício Circular nº 2/2021. O projeto foi aprovado pelo Comitê de Ética em Pesquisa do Centro Universitário Autônomo do Brasil, sob o parecer nº 7.552.548 em 07 de maio de 2025.
RESULTADOS
Para a construção do checklist, esta revisão incluiu nove estudos, os quais foram classificados conforme o nível de evidência (Quadro 1).
Quadro 1 - Características dos estudos selecionados para a construção do checklist para prevenção de lesão por pressão no paciente adulto crítico em posição prona. Curitiba, PR, Brasil, 2025.
|
Autoria |
Título |
Periódico / Ano |
Nível de Evidência (AACN) |
|
|
1 |
Patton D. et al.(5) |
The effect of prone positioning on pressure injury incidence in adult ICU patients: A meta-review of systematic reviews |
Aust Crit Care. / 2022 |
A – Meta-review |
|
2 |
Lovegrove J, Fulbrook P, Miles S, Steele M.(6)
|
Effectiveness of interventions to prevent pressure injury in adults admitted to intensive care settings: A systematic review and meta-analysis of randomised controlled trials |
Aust Crit Care. / 2022 |
A – Meta-review |
|
3 |
Wang Z, et al.(12) |
Strategies to preventing pressure injuries among intensive care unit patients mechanically ventilated in prone position: a systematic review and a Delphi study |
Front Med (Lausanne) / 2023 |
A – Meta-review |
|
4 |
Pott F.S. et al.(13) |
Pressure injury prevention measures: overview of systematic reviews |
Rev Esc Enferm USP / 2023 |
A – Overview/ umbrella review |
|
5 |
Ibarra G. et al.(14) |
Prone position pressure sores in the COVID-19 pandemic: The Madrid experience |
J Plast Reconstr Aesthet Surg. / 2021 |
C – Estudo observacional / revisão narrativa |
|
6 |
EPUAP / NPIAP / PPPIA(15) |
Prevention and Treatment of Pressure Ulcers/Injuries: Clinical Practice Guideline |
Diretriz internacional / 2019 |
D – Padrões profissionais revisados por pares, sustentados por estudos clínicos |
|
7 |
Agency for Clinical Innovation (NSW Health)(16) |
Preventing Pressure Injuries in Critically Ill Patients: Clinical Practice Guide |
Intensive Care NSW / 2024 |
D – Diretriz organizacional revisada por pares, sustentada por recomendações clínicas |
|
8 |
Team V, Jones A, Weller CD.(17) |
Prevention of Hospital-Acquired Pressure Injury in COVID-19 Patients in the Prone Position |
Intensive Crit Care Nurs. / 2022 |
C – Revisão integrativa |
|
9 |
Morata L, Vollman K, Rechter J, Cox J.(18) |
Manual prone positioning in adults: Reducing the risk of harm through evidence-based practices (AACN Practice Alert) |
Crit Care Nurse. / 2024 |
E – Evidência baseada em consenso de especialistas e prática profissional |
Em seguida, foram examinadas as evidências sobre o assunto, com o objetivo de reconhecer quais intervenções de enfermagem são necessárias para compor o checklist voltado à prevenção de LP em pacientes adultos críticos posicionados em prona (Quadro 2).
Quadro 2 - Síntese das melhores evidências sobre práticas recomendadas para a prevenção de lesão por pressão no paciente adulto crítico em posição prona. Curitiba, PR, Brasil, 2025.
|
|
Recomendação |
Nível de evidência |
|
1 |
Avaliar a pele e os ossos em áreas com dispositivos médicos e quando for mudar a posição do paciente. |
C/D |
|
2 |
Colocar o paciente em uma superfície de redistribuição de pressão. |
C/D |
|
3 |
Executar pequenas mudanças de posição pelo menos a cada 2 horas enquanto o paciente estiver em prona e aliviar as áreas anatômicas vulneráveis com dispositivos de posicionamento. |
D |
|
4 |
Aplicar curativos profiláticos em pontos de pressão antes de pronar o paciente. (Testa, maxila, mandíbula, queixo, clavículas, cristas ilíacas, sínfise púbica, cotovelos, patelas, aspectos pré-tibiais, dorso dos pés) |
B |
|
5 |
Remover curativos profiláticos se forem desalojados, sujos ou excessivamente úmidos. |
B |
|
6 |
Prevenir e monitorar a pele de lesões relacionadas a dispositivos médicos. Usar um curativo profilático fino abaixo dos dispositivos médicos, prender todos os tubos e dispositivos longe da pele, esvaziar bolsas de ostomia, remover o dispositivo de fixação do cateter urinário da coxa e colocar em direção ao pé da cama. |
D |
|
7 |
Proteger e prender as vias aéreas com fita para minimizar o risco de lesões por pressão e antes da virada, certifique-se de que elas estejam seguras. |
D |
|
8 |
Designar alguém para gerenciar as vias aéreas na cabeceira da cama. Facilite a presença do provedor na área durante a virada em caso de extubação acidental. |
D/E |
|
9 |
Realizar a avaliação ocular diariamente antes e depois da pronação. Limpar os olhos com gaze umedecida em solução salina e aplicar pomada. |
D |
|
10 |
Evitar pressão direta pelos olhos. |
D |
|
11 |
Manter o alinhamento reto da coluna e evitar rotação excessiva do braço e hiperextensão do pescoço. |
D |
|
12 |
Avaliar o paciente quanto a sinais e sintomas de intolerância gastrointestinal (distensão abdominal, regurgitação, vômito) |
C |
|
13 |
Suspender a dieta 1h antes de pronar o paciente para permitir o esvaziamento gástrico. Retornar assim que o paciente esteja em decúbito ventral. |
E |
|
14 |
Garantir educação continuada aos profissionais envolvidos. |
C/E |
|
15 |
Reunir pelo menos 5 profissionais capacitados para realizar o movimento. |
E |
|
16 |
Inflar ao máximo o colchão de ar para deixar a cama firme. |
E |
Fonte: elaborado pelos autores, 2025.
Além de apontarem as melhores práticas a serem adotadas para a prevenção de LP em posição prona, a literatura também indica práticas não recomendadas (Quadro 3).
Quadro 3 - Síntese das evidências sobre práticas não recomendadas na prevenção de lesão por pressão no paciente adulto crítico em posição prona. Curitiba, PR, Brasil, 2025.
|
|
Não recomendação |
Nível de evidência |
|
1 |
Evite o uso de dispositivos de suporte em formato de anel ou donut. |
D |
|
2 |
Posições de extensão dos ombros. |
D |
|
3 |
As diretrizes atuais não recomendam a verificação de rotina dos volumes residuais gástricos (VRG) para avaliar a intolerância GI. Se as verificações de VRG forem um padrão institucional, a nutrição enteral não deve ser suspensa para VRG menor que 500 mL na ausência de outros sinais de intolerância. |
D |
Fonte: elaborado pelos autores, 2025.
O instrumento intitulado Checklist para prevenção de lesão por pressão no paciente adulto crítico em posicionamento prona apresenta 52 itens, distribuídos em 3 domínios: domínio 1 - Preparação para pronação, (20 itens), domínio 2 - Monitoramento durante a pronação (11 itens), domínio 3 - Avaliação pós pronação (21 itens). (Quadro 4).
Quadro 4 - Checklist para prevenção de lesão por pressão no paciente adulto crítico em posicionamento prona. Curitiba, PR, Brasil, 2025.
|
Nome do Paciente: |
||||||
|
Data de Nascimento: |
Registro: |
Leito: |
||||
|
Diagnóstico: |
||||||
|
Data da Pronação: |
Horário da Pronação: |
|||||
|
Data da Supinação: |
Horário da Supinação: |
|||||
|
Legenda: S- Sim; N- Não; NA- Não se aplica |
|
|||||
|
Domínios/Itens |
S |
N |
NA |
|
||
|
Domínio 1. Avaliação e preparo do paciente |
|
|
|
|
||
|
1. Realizar a higienização das mãos conforme técnica asséptica. |
|
|
|
|
||
|
2. Adotar medida de precaução padrão. |
|
|
|
|
||
|
3. Adotar outras medidas de precaução, como: ( ) Contato ( ) Aerossol ( ) Gotícula. |
|
|
|
|
||
|
4. Suspender a dieta enteral 1 (uma) hora antes da pronação. |
|
|
|
|
||
|
5. Inflar/Insuflar o colchão pneumático -até sua capacidade máxima para deixá-lo firme. |
|
|
|
|
||
|
6. Identificar sinais de hiperemia e comprometimento tecidual das principais proeminências ósseas. ( ) testa, ( ) maxila, ( ) mandíbula, ( ) queixo, ( ) clavículas, ( ) mamas, ( ) tórax, ( ) crista ilíaca, ( ) sínfise púbica, ( ) genitálias, ( ) cotovelo, ( ) patela, ( ) tíbia, ( ) dorso do pé, ( ) dedos dos pés. |
|
|
|
|
||
|
7. Realizar higiene ocular com solução fisiológica 0,9%. |
|
|
|
|
||
|
8. Aplicar pomada ocular padronizada na instituição. |
|
|
|
|
||
|
9. Fixar as pálpebras com fita adesiva. |
|
|
|
|
||
|
10. Avaliar a pele e proeminências ósseas sob e ao redor de dispositivos médicos. |
|
|
|
|
||
|
11. Proteger com curativo profilático fino e fixar o tubo orotraqueal/cânula de traqueostomia com fita adesiva ou cadarço de algodão sarjado. |
|
|
|
|
||
|
12. Revisar o posicionamento do tubo orotraqueal, com registro da medida da comissura labial. |
|
|
|
|
||
|
13. Esvaziar a bolsa de ostomia. |
|
|
|
|
||
|
14. Desafixar o cateter urinário da região do vasto medial da coxa, deixando-o paralelo ao corpo posicionado aos pés do leito. |
|
|
|
|
||
|
15. Aplicar curativos profiláticos em pontos de pressão antes de pronar o paciente. Observação: curativos hidrocolóides, de espuma fina, filme transparente ou de silicone. |
|
|
|
|
||
|
16. Reunir no mínimo cinco profissionais para realizar a mudança do decúbito supino para o ventral. |
|
|
|
|
||
|
17. Reunir os materiais necessários de acordo com a disponibilidade da instituição e da constituição física do paciente. |
|
|
|
|
||
|
18. Designar um médico para gerenciar as vias aéreas na cabeceira da cama durante a mudança de posição. |
|
|
|
|
||
|
19. Designar um líder para revisar o processo e as etapas com a equipe antes da virada e contar até 3 antes de cada movimento a ser realizado. |
|
|
|
|
||
|
20. Instruir os profissionais sobre o procedimento de pronação. |
|
|
|
|
||
|
Observações/Intercorrências:
|
|
|
|
|
||
|
Domínio 2. Cuidados durante o posicionamento prona |
|
|
|
|
||
|
21. Posicionar os profissionais adequadamente. Observação: 1 médico na cabeceira do leito, gerenciando as vias aéreas; 2 profissionais (técnico de enfermagem, enfermeiro ou fisioterapeuta) de cada lado do paciente, para manejo do tórax e quadris. |
|
|
|
|
||
|
22. Verificar a necessidade do uso de dispositivos de assistência à elevação. Observação: para pacientes com peso acima de 159 kg, ou que ultrapasse o mínimo de 20 kg por profissional. |
|
|
|
|
||
|
23. Utilizar almofadas e auxílios de posicionamento para redistribuir e descarregar a pressão na cabeça, tronco, cotovelos e pernas inferiores. Observação: Evite utilizar dispositivos em formato de anel ou donut. |
|
|
|
|
||
|
24. Posicionar os coxins no tórax e na pelve. |
|
|
|
|
||
|
25. Posicionar o tubo endotraqueal de forma acessível a todos os movimentos. |
|
|
|
|
||
|
26. Observar se todos os dispositivos e tubos estão posicionados com segurança para evitar serem puxados/tracionados ou dobrados. |
|
|
|
|
||
|
27. Executar a técnica de 'envelope' em três etapas: 1º- deslocar o paciente para o lado oposto ao da ventilação mecânica; 2º- proceder à lateralização; 3º- realizar a rotação para a posição de decúbito ventral. |
|
|
|
|
||
|
28. Alinhar a coluna vertebral durante e após a manobra. |
|
|
|
|
||
|
29. Evitar a rotação excessiva do braço. |
|
|
|
|
||
|
30. Elevar a cabeceira da cama colocando o paciente em posição de Trendelenburg reversa de 15° a 25°. |
|
|
|
|
||
|
31. Apoiar a cabeça para evitar pressão direta sobre os olhos do paciente, evitando danos à retina. |
|
|
|
|
||
|
Observações/Intercorrências: |
||||||
|
Domínio 3. Monitoramento e reavaliação |
|
|
|
|
||
|
32. Retomar nutrição enteral contínua de 24 horas de acordo com as ordens dos provedores pela via gástrica. |
|
|
|
|
||
|
33. Avaliar o paciente quanto a sinais e sintomas de intolerância gastrointestinal. Exemplos: distensão abdominal, regurgitação, vômitos. |
|
|
|
|
||
|
34. Recomendar o uso de agentes procinéticos se sintomas de IG. |
|
|
|
|
||
|
35. Se a intolerância gastrointestinal foi persistente, indicar a colocação de uma sonda pós-pilórica para nutrição enteral. |
|
|
|
|
||
|
36. Avaliar a pele e proeminências ósseas ao alternar a posição do paciente. Observação: avalie a pele ao alternar a posição do braço, as áreas faciais ao reposicionar a cabeça e próximo aos dispositivos médicos. |
|
|
|
|
||
|
37. Realizar micro deslocamentos e pequenas mudanças de posição enquanto o paciente estiver em prona para aliviar as áreas anatômicas vulneráveis com dispositivos de posicionamento a cada 2 horas. |
|
|
|
|
||
|
38. Realizar a mudança da cabeça do paciente a cada 2 horas. |
|
|
|
|
||
|
39. Reposicionar a cabeça a cada 4 horas com base na condição do paciente. |
|
|
|
|
||
|
40. Realizar uma avaliação oftalmológica diária para evitar pressão direta sobre os olhos e o posicionamento do paciente com a cabeceira da cama elevada ou Trendelenburg reversa para reduzir o edema ocular e a pressão direta sobre a cabeça. |
|
|
|
|
||
|
41. Avaliar a pele sob e ao redor dos dispositivos médicos como parte da avaliação de rotina durante a posição pronada e ao retornar o paciente à posição supina. |
|
|
|
|
||
|
42. Manter o alinhamento reto da coluna evitando rotação excessiva do braço assim como posições de extensão dos ombros. |
|
|
|
|
||
|
43. Evitar posicionar o braço em abdução além de 70° com extensão do cotovelo e rotação externa do ombro além de 60°. |
|
|
|
|
||
|
44. Evitar a hiperextensão do pescoço ajustando a altura dos apoios da cabeça, do tórax e da pelve. |
|
|
|
|
||
|
45. Avaliar pontos de pressão específicos durante o decúbito ventral, incluindo rosto, tórax, mamas, cristas ilíacas, platô tibial, sínfise púbica, genitália e dedos dos pés e pé. |
|
|
|
|
||
|
46. Redistribuir a pressão do paciente usando almofadas, travesseiros, dispositivos infláveis, posicionadores fluidizados e almofadas de gel. Observação: uso de dispositivos de suporte em formato de rosca ou anel devem ser evitados. |
|
|
|
|
||
|
47. Utilizar uma cunha com cantos macios para elevar os pés do paciente para que os dedos não toquem a superfície. |
|
|
|
|
||
|
48. Avaliar curativos profiláticos que devem ser removidos se estiverem deslocados, sujos ou excessivamente úmidos. |
|
|
|
|
||
|
49. Usar protetores de pele líquidos ou selantes no rosto se houver excesso de umidade. Observação: considere o uso de hidrofibra ou alginato de cálcio para absorção adicional. |
|
|
|
|
||
|
50. Manter tubos e dispositivos longe da pele para evitar lesões. |
|
|
|
|
||
|
51. Localizar tubo endotraqueal de uma forma acessível. |
|
|
|
|
||
|
52. Monitorar as taxas de lesões por pressão específicas da unidade e as incidências de deslocamento ou obstrução das vias aéreas, danos oculares, lesões braquiais e ulnares, intolerância gastrointestinal e lesões de cuidadores relacionadas a pacientes posicionados em decúbito ventral. Observação: esse monitoramento ajudará a equipe a identificar áreas específicas da prática que podem precisar de avaliação e remediação adicionais. |
|
|
|
|
||
|
Observações/Intercorrências: |
||||||
Fonte: elaborados pelos autores, 2025.
DISCUSSÃO
A construção de um checklist específico para a prevenção de lesões por pressão (LP) durante o posicionamento em prona representa uma estratégia pragmática e baseada em princípios de segurança do paciente para sistematizar cuidados críticos que envolvem múltiplos profissionais e elevada complexidade técnica(1). Evidências descritas em meta-reviews e diretrizes internacionais mostram que a posição prona, embora seja uma intervenção comprovada para melhora da oxigenação em SDRA, está associada a aumento consistente da incidência de LP por redistribuição de pressão para superfícies anteriormente menos expostas (face, tórax, pelve, joelhos), o que reforça a necessidade de medidas preventivas específicas e padronizadas(5,6,19).
Os instrumentos estruturados (checklists/bundles) emergem como facilitadores da adesão a práticas baseadas em evidência no ambiente de terapia intensiva. Revisões sobre intervenções preventivas e estudos que testaram protocolos padronizados apontam que checklists bem construídos favorecem a uniformidade de ações, tal como a avaliação de risco, proteção de proeminências ósseas, cuidados oculares, fixação segura de dispositivos e monitorização frequente da pele(19,20). Estas ferramentas podem reduzir a variabilidade assistencial que contribui para eventos adversos. Revisões sobre o uso de bundles e protocolos mostram efeito protetor, ainda que a certeza das evidências varie conforme a heterogeneidade metodológica dos estudos avaliados(13).
No contexto brasileiro, estudos metodológicos demonstraram a viabilidade de construir e validar ferramentas de cuidado para pacientes em pronação ou com LP(21,22). Estudo validou conteúdo e aparência de um checklist e banner sobre prevenção de LP em pacientes com COVID-19 em posição prona, mostrando aceitabilidade entre especialistas e utilidade como ferramenta educativa e de apoio à prática clínica. Esses achados reforçam que, além da evidência estratificada pela literatura internacional, há produção científica local voltada à operacionalização de instrumentos de prevenção(21).
Comparando com instrumentos para prevenção de LP em outras posições (por exemplo, supina), observa-se que muitos princípios são transversais, avaliação de risco regular, uso de superfícies de apoio adequadas, proteção de áreas vulneráveis e inspeções frequentes da pele, porém a posição prona impõe exigências adicionais: proteção ocular sistemática, gerenciamento de vias aéreas com visibilidade permanente do tubo orotraqueal, e aplicação de curativos profiláticos em locais anatômicos não habitualmente expostos, como face e mento(12). Assim, checklists para prona necessitam incluir itens específicos (proteção ocular, alternância lateral da cabeça, curativos profiláticos faciais, fixação e monitorização do TOT), que podem não constar ou ter menor ênfase em protocolos destinados ao decúbito supino. Esta diferenciação é enfatizada por estudos que mapearam estratégias específicas para prevenção de LP em pacientes em posição prona(23,24).
Estudos descrevem processos e instrumentos que se aproximam do checklist proposto. O Standardised Pressure Injury Prevention Protocol (SPIPP) e versões padronizadas de checklists para prevenção de LP têm mostrado validade e aceitabilidade em contextos hospitalares, servindo de modelo para adaptação ao ambiente de UTI e ao cenário do paciente pronado; além disso, projetos DNP e iniciativas locais (protocolos institucionais) relatam redução de eventos adversos após implementação de pacotes de prevenção que incluem checklists, educação e auditoria contínua(25). Ainda assim, as revisões indicam que a qualidade das evidências sobre o impacto direto de checklists isolados na incidência de LP é heterogênea. Estudos combinam múltiplas intervenções (bundles, algoritmos), o que dificulta isolar o efeito do checklist em si(12,20,22).
A literatura também destaca componentes críticos que devem compor checklists eficazes para pronação: (1) medidas pré-manobra (higiene das mãos, precauções de isolamento, suspensão da dieta enteral quando indicado, proteção de superfícies), (2) proteção e vigilância ocular e de face, (3) fixação e verificação de dispositivos invasivos com pontos de referência visíveis, (4) uso de curativos profiláticos adequados às características da pele (espuma, silicone, hidrocoloide) e (5) monitorização periódica da pele e microajustes de posicionamento(12,13). Todos os itens descritos, estão contemplados no checklist em análise, e possui respaldo em revisões sobre estratégias específicas para pacientes pronados.
Quanto à eficácia, estudos que avaliaram pacotes de prevenção mostram redução de lesões adquiridas em ambiente hospitalar; entretanto, a heterogeneidade de desenho, pequenas amostras e ausência frequente de comparadores randomizados limitam a consistência da evidência(13,20). Por exemplo, uma overview concluiu que intervenções combinadas (bundles) tendem a reduzir LP hospitalares, mas a certitude das evidências varia de baixa a moderada, reforçando a necessidade de estudos controlados e multicêntricos focados em pacientes em pronação para quantificar com precisão o impacto dos checklists/safeguards(13).
As limitações deste checklist refletem lacunas evidenciadas na literatura: (a) ausência de consenso unânime sobre qual curativo profilático é superior para todas as situações anatômicas na pronação; (b) variação nas recomendações sobre frequência ótima de inspeção e microreposicionamentos em pacientes hemodinamicamente instáveis; e (c) carência de estudos randomizados que isolassem o efeito do checklist frente a cuidados habituais. Reconhece-se, portanto, a necessidade de validação de conteúdo e aparência com especialistas e de avaliação da usabilidade em campo(21,25).
O estudo contribui para a prática clínica ao oferecer um checklist estruturado e baseado em evidências que padroniza os cuidados durante o posicionamento prona, reduz a variabilidade de condutas e fortalece a segurança do paciente crítico. O instrumento facilita a identificação precoce de riscos, orienta intervenções preventivas e aprimora o monitoramento sistemático da integridade da pele, dispositivos invasivos, alinhamento postural e proteção ocular.
Além de qualificar a assistência, o checklist favorece a educação permanente e o trabalho multiprofissional, podendo ser incorporado a protocolos institucionais e estratégias de melhoria da qualidade. Também apoia a gestão em saúde ao subsidiar auditorias, tomada de decisão e redução de custos relacionados a lesões por pressão. Finalmente, o estudo supre lacunas da literatura ao propor uma tecnologia assistencial aplicável, estimulando novas pesquisas de validação e avaliação, ampliando a base científica sobre prevenção de lesões por pressão em posição prona.
CONSIDERAÇÕES FINAIS
O checklist de prevenção de lesão por pressão em paciente adulto crítico na posição prona foi construído considerando as melhores recomendações disponíveis na literatura internacional com vistas a qualificar a assistência de enfermagem, promovendo maior segurança aos pacientes com SRAG suscetíveis a LP.
Acredita-se que o checklist contribuirá para o cuidado ao paciente adulto crítico de dois modos, sendo, o primeiro relacionado aos profissionais de enfermagem, ao disponibilizar uma ferramenta de auxílio à tomada de decisão; o segundo está ligado a segurança dos pacientes, a medida que o instrumento caracteriza-se como uma lista de verificação com potencial para minimizar eventos adversos decorrentes da assistência.
REFERÊNCIAS
2. Ministério da Saúde (BR). SRAG 2021 a 2024 - Banco de Dados de Síndrome Respiratória Aguda Grave - incluindo dados da COVID-19 [Internet]. Brasília-DF: Ministério da Saúde; 2024 [citado 2025 Maio19]. Disponível em: tthps://open15652cdatasus.saude.gov.br/dataset/srag-2021-a-2024/resource/8cb52f73-0184-41d5-8a8f-87d8f4
3. Yang X, Yu Y, Xu J, et al. Clinical course and outcomes of critically ill patients with SARS-CoV-2 pneumonia in Wuhan, China: a single-centered, retrospective, observational study. Lancet Respir Med. 2020;8(5):475–481. Doi: https://doi.org/10.1016/s2213-2600(20)30079-5
4. Wang Y, Song J, Lin S, Zheng X, Zhao Z, Zhong M. Influence of prone position on regional ventilation/perfusion matching in patients with ARDS over time: a prospective physiological study. Respir Care. 2025 Mar 5;43(1):59-66. Doi: https://doi.org/10.1089/respcare.12247
5. Patton D, Latimer S, Avsar P, Walker RM, Moore Z, Gillespie BM, O'Connor T, Nugent L, Budri AMV, O'Brien NO, Chaboyer W. The effect of prone positioning on pressure injury incidence in adult intensive care unit patients: A meta-review of systematic reviews. Aust Crit Care. 2022;35(6):714-22. Doi: https://doi.org/10.1016/j.aucc.2021.10.003
6. Lovegrove J, Fulbrook P, Miles S, Steele M. Effectiveness of interventions to prevent pressure injury in adults admitted to intensive care settings: A systematic review and meta-analysis of randomised controlled trials. Aust Crit Care. 2022 Apr;35(2):186-203. Doi: https://doi.org/10.1016/j.aucc.2021.04.007
7. Lacerda MR, Costenaro RGS, organizadoras. Metodologias da pesquisa para Enfermagem e Saúde: da teoria à prática. 2ª ed. Porto Alegre: Moriá; 2018.
8. Peterson MH, Barnason S, Donnelly B, Hill K, Miley H, Riggs L, Whiteman K. Choosing the best evidence to guide clinical practice: application of AACN levels of evidence. Crit Care Nurse. 2014 Apr;34(2):58-68. Doi: https://doi.org/10.4037/ccn2014411
9. Ministério da Saúde (BR). Nota Técnica GVIMS-GGTES, n° 03 de 2017. Dispõe sobre as práticas seguras de prevenção de Lesão por Pressão em serviços de saúde. Brasília-DF: Anvisa; 2017. Disponível em: https://www.gov.br/anvisa/pt-br/centraisdeconteudo/publicacoes/servicosdesaude/notas-tecnicas/notas-tecnicas-vigentes/nota-tecnica-gvims-ggtes-no-03-2017.pdf/view
10. Salbego C, Nietsche EA. Praxis Model for Technology Development: a participatory approach. Rev Esc Enferm USP. 2023;57:e20230041. Doi: https://doi.org/10.1590/1980-220X-REEUSP-2023-0041en
11. Ogrinc G, Davies L, Goodman D, Batalden P, Davidoff F, Stevens D. SQUIRE 2.0 (Standards for QUality Improvement Reporting Excellence): revised publication guidelines from a detailed consensus process. Can J Diabetes. 2015;39(5):434-9. Doi: https://doi.org/10.1016/j.jcjd.2015.08.001
12. Wang Z, Fan J, Chen L, Xie L, Huang L, Ruan Y, Xu X, Liang Z. Strategies to preventing pressure injuries among intensive care unit patients mechanically ventilated in prone position: a systematic review and a Delphi study. Front Med (Lausanne). 2023 Aug 14;10:1131270. Doi: https://doi.org/10.3389/fmed.2023.1131270
13. Pott FS, Meier MJ, Stocco JGD, Petz FFC, Roehrs H, Ziegelmann PK. Pressure injury prevention measures: overview of systematic reviews. Rev Esc Enferm USP. 2023 Dec 22;57:e20230039. Doi: https://doi.org/10.1590/1980-220X-REEUSP-2023-0039en
14. Ibarra G, Rivera A, Fernandez-Ibarburu B, Lorca-García C, Garcia-Ruano A. Prone position pressure sores in the COVID-19 pandemic: The Madrid experience. J Plast Reconstr Aesthet Surg. 2021 Sep;74(9):2141-48. Doi: https://doi.org/10.1016/j.bjps.2020.12.057
15. European Pressure Ulcer Advisory Panel, National Pressure Injury Advisory Panel na Pan Pacific Pressure Injury Alliance. Prevenção e tratamento de lesões/úlceras por pressão. Guia de consulta rápida (Edição Portuguesa). Emily Haesler (Ed.). EPUAP/NPIAP/PPPIA: 2019.
16. Agency for Clinical Innovation (NSW Health). Preventing pressure injuries in critically ill patients: Clinical practice guide [Internet]. Chatswood (NSW): Agency for Clinical Innovation; 2020 [cited 2025 Nov 30]. Available from: https://aci.health.nsw.gov.au/__data/assets/pdf_file/0014/240152/ACI-Preventing-pressure-injuries-in-critically-ill-patients-clinical-practice-guide.pdf
17. Team V, Jones A, Weller CD. Prevention of Hospital-Acquired Pressure Injury in COVID-19 Patients in the Prone Position. Intensive Crit Care Nurs. 2022 Feb;68:103142. Doi: https://doi.org/10.1016/j.iccn.2021.103142
18. Morata L, Vollman K, Rechter J, Cox J. Manual Prone Positioning in Adults: Reducing the Risk of Harm Through Evidence-Based Practices. Crit Care Nurse. 2024 Feb 1;44(1):e1-e9. Doi: https://doi.org/10.4037/ccn2023201
19. Schaller SJ, Scheffenbichler FT, Bein T, et al. Diretriz sobre posicionamento e mobilização precoce em pacientes críticos elaborada por um painel de especialistas. Intensive Care Med. 2024;50:1211–27. Doi: https://doi.org/10.1007/s00134-024-07532-2
20. Chaboyer W, Latimer S, Priyadarshani U, Harbeck EL, et al. The effect of pressure injury prevention care bundles on pressure injuries in hospital patients: a complex intervention systematic review and meta-analysis. Int J Nurs Stud. 2024;155:104768. Doi: https://doi.org/10.1016/j.ijnurstu.2024.104768
21. Santos VB, Aprile DCB, Lopes CT, Lopes JL, Gamba MA, Costa KAL, et al. COVID-19 patients in prone position: validation of instructional materials for pressure injury prevention. Rev Bras Enferm. 2021;74(Suppl 1):e20201185. Doi: http://dx.doi.org/10.1590/0034-7167-2020-1185
22. Pinheiro RV, Salomé GM, Miranda FD, Alves JR, Reis FA, Mendonça ARA. Algoritmos para prevenção e tratamento de lesões por fricção. Acta Paul Enferm. 2021;34:eAPE03012. Doi: http://dx.doi.org/10.37689/acta-ape/2021AO03012
23. Gefen A, Brienza DM, Cuddigan J, Haesler E, Kottner J. Our contemporary understanding of the aetiology of pressure ulcers/pressure injuries. Int Wound J. 2022;19(3):692–704. Doi: https://doi.org/10.1111/iwj.13736
24. Wiegand DL, Carlson K, Richards K, et al. Team-based approach to prone positioning in COVID-19 patients: A step-by-step guide. Crit Care Nurse. 2021;41(1):16–27. Doi: https://doi.org/10.4037/ccn2021992
25. Özkan ÇG, Kurt Y, Öztürk H. Standardised Pressure Injury Prevention Protocol (SPIPP-Adult) Checklist 2.0: language and content validity study. J Eval Clin Pract. 2025;31:e14285. Doi: https://doi.org/10.1111/jep.14285
Fomento e Agradecimento:
Nada a declarar.
Declaração de disponibilidade de dados
Não foram gerados bancos de dados neste estudo. As informações apresentadas estão descritas no corpo do artigo.
Critérios de autoria (contribuições dos autores)
Ana Caroline Bernardino Micelli; Isabelle Gomes Facundin; Cléton Salbego - 1. contribui substancialmente na concepção e/ou no planejamento do estudo; 2. na obtenção, na análise e/ou interpretação dos dados; 3. assim como na redação e/ou revisão crítica e aprovação final da versão publicada.
Jessika de Oliveira Cavalaro; Robson Giovani Paes; Liege Gonçalves Cassenote - 3. Contribui na redação e/ou revisão crítica e aprovação final da versão publicada.
Declaração de conflito de interesses
Nada a declarar
Editor Científico: Ítalo Arão Pereira Ribeiro. Orcid: https://orcid.org/0000-0003-0778-1447
Rev Enferm Atual In Derme 2026;100(1): e026030