ARTIGO DE REVISÃO
FATORES DE RISCO PARA NEAR MISS MATERNO: UMA REVISÃO INTEGRATIVA DA LITERATURA
RISK FACTORS FOR MATERNAL NEAR MISS: AN INTEGRATIVE LITERATURE REVIEW
FACTORES DE RIESGO PARA EL NEAR MISS MATERNO: UNA REVISIÓN INTEGRATIVA DE LA LITERATURA
https://doi.org/10.31011/reaid-2026-v.100-n.1-art.2672 Rev
1Jeane Araújo Costa
2Natália Pereira Marinelli
3Layana Pachêco de Araújo Albuquerque
4Kélvya Fernanda Almeida Lago Lopes
1Universidade Federal do Piauí (UFPI), Teresina, Brasil. Orcid: https://orcid.org/0009-0003-3610-6325
2Universidade Federal do Piauí (UFPI), Teresina, Brasil. Orcid: https://orcid.org/0000-0003-4696-3518
3Universidade Federal do Piauí (UFPI), Teresina, Brasil. Orcid: https://orcid.org/0000-0001-6476-4809
4Universidade Estadual do Maranhão (UEMA), Caxias, Brasil. Orcid: https://orcid.org/0000-0002-6320-3492
Autor correspondente
Jeane Araújo Costa
Rua 15 de Novembro, 554, Bairro São José, 64.218.230, Parnaíba – PI. Brasil. E-mail: je.a.costaphb@gmail.com
Submissão: 06-10-2025
Aprovado: 15-01-2026
RESUMO
Objetivo: Identificar na literatura os fatores de risco para Near Miss Materno (NMM). Métodos: Trata-se de uma revisão integrativa realizada nas bases de dados Scopus, Embase, LILACS e BDENF, contemplando estudos primários publicados em português, inglês ou espanhol. A seleção foi conduzida com base em critérios de inclusão e exclusão previamente definidos, considerando amostras de gestantes e puérperas com registro de complicações graves durante a gestação, parto ou puerpério. Resultados: Foram incluídos 21 estudos provenientes de diferentes países, como Brasil, Etiópia, Índia e China, evidenciando ampla diversidade de contextos e realidades assistenciais. Os principais fatores de risco associados ao NMM foram hipertensão crônica e gestacional, hemorragia pós-parto, anemia, histórico de cesariana, inadequação do pré-natal, residência em áreas rurais e baixa escolaridade. Outros fatores, como idade materna avançada e condições socioeconômicas desfavoráveis, também apresentaram relevância. Conclusão: Conclui-se que múltiplos fatores clínicos e sociodemográficos estão associados ao NMM, reforçando a importância da detecção precoce, do acompanhamento contínuo e da qualificação da atenção pré-natal para a redução da morbidade materna grave.
Palavras-chave: Estudo de Validação; Near Miss; Ferramentas de Rastreamento; Obstetrícia; Validação de Conteúdo.
ABSTRACT
Objective: To identify in the literature the risk factors for Maternal Near Miss (MNM). Methods: This is an integrative review conducted in the Scopus, Embase, LILACS, and BDENF databases, including primary studies published in Portuguese, English, or Spanish. The selection process followed predefined inclusion and exclusion criteria, considering samples of pregnant and postpartum women with records of severe complications during pregnancy, childbirth, or the puerperium. Results: A total of 21 studies from different countries, such as Brazil, Ethiopia, India, and China, were included, revealing a wide diversity of contexts and healthcare realities. The main risk factors associated with MNM were chronic and gestational hypertension, postpartum hemorrhage, anemia, history of cesarean section, inadequate prenatal care, residence in rural areas, and low educational level. Other factors, such as advanced maternal age and unfavorable socioeconomic conditions, were also relevant. Conclusion: Multiple clinical and sociodemographic factors are associated with MNM, highlighting the importance of early detection, continuous monitoring, and qualified prenatal care to reduce severe maternal morbidity.
Keywords: Content Validation; Maternal Near Miss; Obstetrics; Tracking Tools; Validation Study.
RESUMEN
Objetivo: Identificar en la literatura los factores de riesgo para el Near Miss Materno (NMM). Métodos: Se trata de una revisión integrativa realizada en las bases de datos Scopus, Embase, LILACS y BDENF, que incluyó estudios primarios publicados en portugués, inglés o español. La selección se llevó a cabo con base en criterios de inclusión y exclusión previamente definidos, considerando muestras de gestantes y puérperas con registro de complicaciones graves durante el embarazo, el parto o el puerperio. Resultados: Se incluyeron 21 estudios provenientes de diversos países, como Brasil, Etiopía, India y China, que evidenciaron una amplia diversidad de contextos y realidades asistenciales. Los principales factores de riesgo asociados al NMM fueron hipertensión crónica y gestacional, hemorragia posparto, anemia, antecedente de cesárea, atención prenatal inadecuada, residencia en áreas rurales y bajo nivel educativo. Otros factores, como la edad materna avanzada y las condiciones socioeconómicas desfavorables, también fueron relevantes. Conclusión: Existen múltiples factores clínicos y sociodemográficos asociados al NMM, lo que resalta la importancia de la detección precoz, el seguimiento continuo y la atención prenatal calificada para reducir la morbilidad materna grave.
Palabras clave: Estudio de Validación; Casi Muerte Materna; Herramientas de Seguimiento; Obstetricia; Validación de Contenido.
INTRODUÇÃO
A razão de mortalidade materna representa um importante indicador para averiguar a presença de iniquidades sobre os determinantes de saúde de uma determinada região. Posto isso, valores elevados de razões de mortalidade materna sugerem a existência de falhas na assistência a mulher durante o ciclo gravídico- puerperal.
Em vista disso, em 1990, mediante os Objetivos de Desenvolvimento do Milênio, estabeleceram-se metas globais para a redução da mortalidade materna em 35 óbitos para 100.000 nascidos vivos até o ano de 2015. Com o fim da agenda para esse ano, uma nova meta global foi acordada para 2030, a partir dos Objetivos do Desenvolvimento Sustentável, cuja meta passou a ser de menos de 30 mortes maternas por 100.000 nascidos vivos, de modo que nenhum país tenha uma taxa de mortalidade materna que ultrapasse o dobro da média global.(1)
Entretanto, observam-se discrepâncias no alcance da meta entre as nações: o relatório da OMS de 2020 contabilizou 287.000 óbitos maternos, com razões de 430 mortes a cada 100.000 nascidos vivos em países de baixa renda e 12 em países de alta renda, evidenciando o impacto das disparidades socioeconômicas e o maior risco de mortalidade materna em contextos vulneráveis, geralmente associados a dificuldades de acesso oportuno à assistência obstétrica no pré-natal, parto ou puerpério.(2)
Embora a mortalidade materna seja um indicador relevante, a análise da morbidade materna grave, como o Near Miss Materno (NMM), é essencial por apresentar maior incidência e fatores preditores semelhantes, permitindo identificar falhas na assistência à saúde materna. Segundo a OMS, Near Miss Materno é definido como “uma mulher que quase morreu, mas sobreviveu a uma complicação ocorrida durante a gravidez, parto ou até 42 dias após o término da gestação” (2-3) Para criar um indicador capaz de analisar complicações maternas graves, a OMS padronizou critérios para a identificação de casos de NMM.
A classificação do NMM pode ser feita por três abordagens: critérios clínicos, relacionados a doenças específicas (como pré-eclâmpsia e suas complicações, por exemplo, insuficiência renal); critérios baseados em intervenção, quando a gestante ou puérpera é submetida a procedimentos como admissão em UTI, cesárea ou hemotransfusão; e critérios por disfunção do sistema orgânico, aplicáveis diante de sequências de disfunções fisiológicas com risco de óbito.(3)
Dessa maneira, A utilização de um sistema de classificação possibilitou melhor compreensão dos obstáculos e soluções no NMM, auxiliando na identificação de falhas na assistência obstétrica e na redução de complicações e mortalidade materna. Investigar os fatores de risco para NMM permite avaliar os serviços obstétricos e implementar políticas mais direcionadas. Assim, este estudo teve como objetivo identificar os fatores de risco para NMM em gestantes ou puérperas em diferentes contextos de atenção à saúde, como hospitais e maternidades.
MÉTODOS
Trata-se de uma revisão integrativa da literatura, que buscou apreender os fatores de risco para NMM no contexto de hospitais e maternidades. Esse método de pesquisa consiste na compilação, avaliação e síntese de evidencias da literatura científica de modo sistemático e estruturado, a fim de desenvolver conclusões acerca de um tema específico.
O desenvolvimento do presente estudo se deu em seis etapas: elaboração da questão norteadora da pesquisa; definição dos critérios de inclusão e exclusão; escolha dos descritores e da estratégia de busca; investigação nas bases de dados e seleção dos artigos; leitura na íntegra e avaliação crítica das evidências incluídas; e discussão dos resultados.
Primeiramente, para a elaboração da questão norteadora da pesquisa, utilizou-se os domínios da estratégia PICo, em que População (P) refere-se a mulheres grávidas ou no pós-parto imediato; o Fenômeno de Interesse (I) a fatores de risco para NMM; e o Contexto (Co) à hospitais e maternidades. Desse modo, este estudo foi conduzido pela seguinte questão: “Quais são os fatores de risco para Near miss Materno entre mulheres grávidas ou no pós-parto imediato em diferentes configurações de cuidados de saúde, como hospitais e maternidades?”.
Por conseguinte, na segunda etapa, definiram-se os critérios de inclusão e exclusão para seleção dos manuscritos. Dessa maneira, foram incluídos estudos primários, nos idiomas em inglês, português ou espanhol, disponíveis na íntegra e que respondessem à questão norteadora da pesquisa. Com relação aos critérios de exclusão, foram deletados da pesquisa estudos de revisão, editoriais, artigos duplicados e que não se enquadrassem aos critérios de inclusão.
O levantamento bibliográfico foi realizado em agosto e setembro de 2024, por meio do acesso às bases de dados Scopus, Embase, Literatura Latino Americana e do Caribe em Ciências da Saúde (LILACS) e Banco de Dados em Enfermagem (BDENF) via Biblioteca Virtual em Saúde (BVS). Para operacionalização da busca, foram escolhidos descritores controlados e não controlados após a consulta aos Descritores em Ciências da Saúde (DeCS) e Medical Subject Headings (MESH). A combinação foi realizada por meio dos operadores booleanos AND e OR.
Os descritores nos idiomas português e inglês selecionados no DeCS e MESH foram, respectivamente: Gravidez; Gestantes; “Período pós-parto”; Puérperas; “Complicações Maternas Graves”; “Fatores de risco”; “Mortalidade Materna”; Hospital; “Hospitais, Maternidade”; “Instalações de Atendimento Ambulatorial” e “Pregnant Women”; “gravid”; “estates”; “Postpartum Period”; “periodont pós-parto”; “puerperal”; “Near miss, Healthcare”; “Near miss Maternal”; “Risk Factors”; “Maternall Mortality”; “Hospitals”; “Hospitals, Maternity”; “Ambulatory Care Facilities”.
A princípio, a busca inicial constatou 64 manuscritos, dos quais 7 eram da base de dados Scopus, 17 da BVS e 40 da Embase. Após a utilização dos critérios de inclusão e exclusão, a amostra final obtida foi de 21 artigos.
Figura 1 - Fluxograma PRISMA adaptado referente à seleção dos artigos incluídos na revisão integrativa da literatura. Teresina, Piauí, Brasil. 2025.
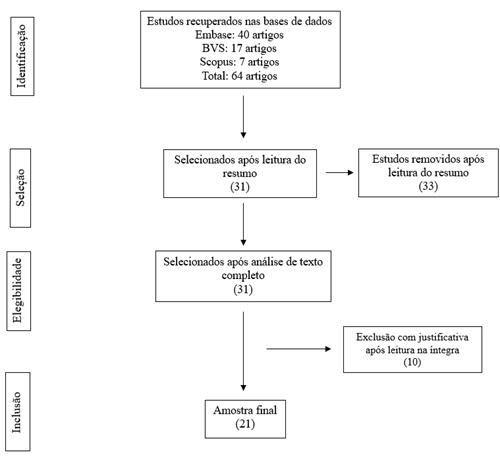
Fonte: autores (2025).
RESULTADOS
Dos 21 artigos incluídos, seis foram realizados na Etiópia, seis no Brasil, três na Índia, dois na China, e um em Cuba, Uruguai, África e Irã, evidenciando a diversidade geográfica da amostra e permitindo analisar o NMM sob diferentes realidades. Quanto ao ano de publicação, houve quatro artigos de 2016; três de 2020, 2019 e 2018; dois de 2022; e um de 2023, 2021, 2017, 2015, 2014 e 2011. A ausência de delimitação temporal possibilitou a inclusão de um maior número de manuscritos, ampliando o volume de resultados analisados.
Dessa forma, a partir da leitura na íntegra dos 21 manuscritos, desenvolveu-se a caracterização da amostra, conforme autoria, título do artigo e local do estudo, ano de publicação e principais resultados.
Quadro 1 - Caracterização dos estudos incluídos na revisão segundo autores, título, ano, local e principais resultados. Teresina, Piauí, Brasil, 2025.
|
AUTOR |
TÍTULO |
ANO |
PAÍS |
PRINCIPAIS RESULTADOS E CONCLUSÕES |
|
Chhavi, Suri, Bachani, Bharti, Pratima Mittal, (4)
|
Carle’s obstetric early warning score as a screening tool for criticacal care admission |
2023 |
Índia |
Apesar dos avanços, a mortalidade materna segue alta em países em desenvolvimento, afetando famílias e comunidades. |
|
Teshome, Ayele, Hailemeskel, Yimer, Mulu, Tadese, (5) |
Determinants of maternal near-miss among women admitted to public hospitals in North Shewa Zone, Ethiopia: A case-control study |
2022 |
Etiópia |
Histórico de cesariana e doenças crônicas aumentam o risco de complicações maternas graves e MNM; rastreio de condições não transmissíveis no pré-natal pode reduzir esses eventos. |
|
Andrade, Bonifácio, Sanchez, Ciabati, Zaratini, (6)
|
Factors associated with serious maternal morbidity in Ribeirão Preto, São Paulo State, Brazil: a cross-sectional cohort study |
2022 |
Brasil |
Tendência de 2000 a 2014 mostra aumento do near miss materno no Norte e Nordeste e redução no Sul e Sudeste; morbidade grave associada a grupos de risco evidencia a necessidade de avaliação obstétrica contínua no pré-natal. |
|
Tenaw, Assefa. Teshale Mulatu, Tura, (7)
|
Maternal near miss among women admitted in major private hospitals in astern Ethiopia: a retrospective study |
2021 |
Etiópia |
Anemia e hipertensão crônica aumentam o risco de MNM; suplementação de ferro e intervenção nutricional durante a gestação podem reduzir esse risco. |
|
Luna, Rúa, Ordoñez, Fernández, Vidarte, (8)
|
Description of criteria for near miss in high-complexity obstetric population with sickle cell anemia: an observational study |
2020 |
Brasil |
Near miss elevado em gestantes com traço falciforme Hb AS; acompanhamento multidisciplinar é recomendado. |
|
Krishna Kumar, Joshi, Saraswat, Jose, Kapoor, Saha, (9)
|
Near‐Miss Incidents in Obstetric Patients Admitted to an Intensive Care Unit of a Tertiary Care Center in Eastern India: A Retrospective Cohort Study |
2020 |
Índia |
Fatores de risco pré e pós-parto, como pré-eclâmpsia grave, hemorragia, hipotireoidismo e diabetes, elevam internações em UTI; detecção precoce e encaminhamento imediato reduzem complicações. |
|
Kamangira, Ayele, Polite Dube, Melaku, Vushoma, (10)
|
Maternal near miss hospitalizations in the Borana Zone, Ethiopia: A facility-based longitudinal cross-sectional study |
2020 |
Etiópia |
Morte ou quase acidente materno ocorreu por aborto, hemorragia, hipertensão e infecção, com anemia, cesariana prévia e trabalho de parto prolongado. |
|
Jayaratnam, Godinho, Jennings, Thapa, (11)
|
Maternal mortality and ‘near miss’ morbidity at atertiary hospital in Timor-Leste |
2019 |
Cuba |
Trombocitopenia e taquipneia podem indicar gravidade, mas isoladamente não sugerem risco imediato de morte. |
|
Chen, Shi, Zhu, Kong, Lu, Chu, Mishu, (12)
|
Women with maternal near-miss in the intensive care unit in Yangzhou, China: a 5-year retrospective study |
2019 |
China |
Encaminhamentos de outras unidades aumentam o risco de UTI, evidenciando a necessidade de capacitar profissionais e fortalecer a cooperação regional. |
|
Moudi, Arabnezhad, Ansari, Tabatabaei, (13)
|
Severe maternal morbidity among women with a history of cesarean section at a tertiary referral teaching hospital in the southeast of Iran |
2019 |
Irã |
A mortalidade materna por causas médicas indiretas aumenta significativamente em países de renda média. |
|
Liyew, Worku, Afework, Essén, B.(14) |
Distant and proximate factors associated with maternal near-miss: a nested case-control study in selected public hospitals of Addis Ababa, Ethiopia |
2018 |
Etiópia |
É essencial planejar e manejar gestantes com hipertensão crônica, orientá-las durante o pré-natal e fortalecer os serviços de saúde materna, especialmente em áreas rurais, para prevenir complicações graves. |
|
Woldeyes, Asefa, Muleta, (15)
|
Incidence and determinants of severe maternal outcome in Jimma University teaching hospital, south-West Ethiopia: a prospective cross-sectional study |
2018 |
Etiópia |
O acesso tardio aos cuidados obstétricos resulta de múltiplos fatores; reduzir atrasos na decisão, no acesso e no atendimento pode diminuir a ocorrência de near miss materno e mortalidade. |
|
Yang, Fang, Xue Wang, Ying, Xiao-Jun, (16)
|
A retrospective cohort study of risk factors and pregnancy outcomes in Chinese pregnant women |
2018 |
China |
O MNM aumentou com maior tempo gestacional e partos prematuros; internação em UTI é essencial para reduzir a mortalidade e aprimorar o cuidado obstétrico. |
|
Kasahun, Wako,(17) |
Predictors of maternal near miss among women admitted in Gurage zone hospitals, South Ethiopia, 2017: a case control study |
2017 |
Etiópia |
É essencial promover cuidados precoces; na Etiópia, agentes comunitários devem ampliar a conscientização. |
|
Nakimuli, Nakubulwa, Kakaire, Osinde, Mbalinda, Nabirye, Kakande, Kaye, (18) |
Maternal near misses from two referral hospitals in Uganda: a prospective cohort study on incidence, determinants and prognostic factors |
2016 |
África |
A pré-eclâmpsia grave foi a morbidade mais frequente, seguida de hemorragia pós-parto; ruptura uterina e eclampsia apresentaram maior letalidade, com internação em UTI sendo o principal critério de near miss. |
|
Mucio, Abalos, Cuesta, Carroli, Serruya,(19)
|
Maternal near miss and predictive ability of potentially life-threatening conditions at selected maternity hospitals in Latin America |
2016 |
Uruguai |
Mulheres com hipertensão grave têm 12,8% de risco de SMO, aumentando para 47,5% com eclâmpsia ou descolamento prematuro da placenta. |
|
Lima, Amorim, Kassar, Leila Katz,(20) |
Maternal near miss determinants at a maternity hospital for high-risk pregnancy in northeastern Brazil: a prospective study |
2016 |
Brasil |
Menos de seis consultas pré-natais e cesariana atual associaram-se ao MNM, reforçando a importância de ampliar a qualidade do pré-natal e reduzir cesarianas desnecessárias. |
|
Morais, Patz, Campanharo, Dualib, Sun, Mattar,(21)
|
Maternal near miss and potentially life-threatening condition determinants in patients with type 1 diabetes mellitus at a university hospital in São Paulo, Brazil: a retrospective study |
2016 |
Brasil |
Custos elevados e baixa escolaridade dificultam o manejo do DM1, favorecendo gestações sem controle glicêmico; pré-natal frequente e uso adequado de insulina são essenciais para prevenir complicações. |
|
Souza, Souza, Gonçalves,(22)
|
Determinants of maternal near miss in an obstetric intensive care unit |
2015 |
Brasil |
Doenças hipertensivas, ausência de pré-natal e cesariana foram os principais fatores de risco para near miss, destacando-se a alta taxa de cesarianas no Brasil (52%). |
|
Dias, Domingues, Schilithz, Pereira, Diniz, Brum, Martins, (23) |
Incidence of maternal near miss in hospital childbirth and postpartum: data from the Birth in Brazil study |
2014 |
Brasil |
Near miss materno foi mais comum em cesarianas prévias, fórceps, cesariana sem trabalho de parto e indução, sendo menor no parto vaginal. |
|
Khan, Laul, Laul, Ramzan,(24) |
Prognostic factors of maternal near miss events and maternal deaths in a tertiary healthcare facility in India |
2011 |
Índia |
Acesso e qualidade do cuidado causam mortes maternas; monitoramento em UTI pode reduzir óbitos por complicações graves. |
Fonte: autores (2025).
DISCUSSÃO
Categoria 1: Fatores de risco para ocorrência de NMM
A análise dos manuscritos evidenciou que doenças hipertensivas gestacionais, falhas no pré-natal e cesárea prévia são fatores de risco importantes para NMM. Em estudo brasileiro em maternidade terciária de Campinas (SP), a hipertensão esteve associada à morbidade materna grave em 96% das pacientes, sendo os distúrbios hipertensivos, hemorragia pós-parto, anemia, trombocitopenia, hepatopatia e cardiopatia as principais causas de NMM, junto a fatores como tempo de parto, semanas de gestação e exames informais.(8)
Outrossim, dentre todas as características, a presença de hipertensão crônica prévia apresentou-se como o fator de risco mais forte para o desenvolvimento de NMM. Assim, mulheres com hipertensão crônica apresentam risco aumentado de várias complicações na gravidez, que incluem: pré-eclâmpsia, descolamento prematuro da placenta, retardo de crescimento intrauterino, parto cesáreo e parto prematuro.(9)
A descoberta foi consistente com outros estudos, como na Nigéria, que relatou risco sete vezes maior de NMM em mulheres com hipertensão crônica prévia, e outros estudos que também identificaram maior risco entre mulheres com hipertensão pré-existente. No Brasil, estudo de tendência temporal entre 2000 e 2014 mostrou aumento da razão de NMM nas regiões Norte e Nordeste e redução nas regiões Sul e Sudeste, associadas a melhor assistência obstétrica e maior desenvolvimento socioeconômico.(12)
Somado a isso, as complicações hipertensivas foram as mais frequentes nas maternidades pesquisadas, e essa também é a principal causa de adoecimento e óbito materno no Brasil e em diversos países da África, Ásia, América Latina e Oriente Médio.(16) As patologias hipertensivas, quando identificadas precocemente e manejadas adequadamente durante o pré-natal, diminuem a probabilidade de desencadear graves complicações durante o ciclo gravídico-puerperal.
Para mais, observou-se associação da morbidade materna grave com o fato de a mulher ser classificada como grupo de risco, relação esperada, mas que mostra a necessidade de análise do risco obstétrico a cada consulta de pré-natal, não de uma classificação estanque a ser realizada apenas no primeiro momento da gestação. Além disso, percebeu-se associação da morbidade materna grave com o trabalho de parto induzido e gestação de risco, sendo tais associações encontradas em estudos realizados no Brasil e na Austrália.(21,23)
Vale ressaltar, que em relação as principais causas obstétricas diretas de NMM na UTI foram distúrbios hipertensivos da gravidez e HPP, enquanto as causas obstétricas indireta dos casos de NMM admitidos na UTI foram as cardiopatias. Paralelamente, fora da UTI, a causa obstétrica direta mais comum foi a HPP, seguida pelas doenças hipertensivas da gravidez.
A principal causa de HPP em ambos os grupos foi o acúmulo de placenta/placenta prévia. Entre as internações em UTI, 77,27% apresentaram complicações pós- operatórias, seja por complicações hemorrágicas, comprometimento respiratório, instabilidade cardíaca, sepse ou edema pulmonar. A proporção entre near miss e mortalidade materna no mesmo estudo foi de 7,33:1, ou seja, para cada 7 near miss com admissões na UTI, foi observada um caso de mortalidade materna.(21)
Além disso, verificou-se uma associação entre a paridade e NMM, em que multigestas e nuligestas apresentaram mais complicações em detrimento aos demais grupos maternos. Observou-se também, que mulheres com histórico de anemia apresentam maiores chances de quase acidente materno do que aquelas sem histórico prévio de anemia. A anemia não tratada pode causar HPP e choque hipovolêmico e é uma causa comum de resultados maternos adversos.(13)
Alguns estudos apontaram a HPP como a principal causa de mortes maternas e quase acidentes, consistente com a literatura que indica HPP e pré-eclâmpsia como as principais causas globais de mortalidade e morbidade materna.(17) Além disso, o encaminhamento de outra unidade foi fator de risco significativo para admissão na UTI, evidenciando a necessidade de fortalecer a formação de profissionais de atenção primária e a realização de encaminhamentos oportunos.
A cooperação regional entre profissionais de níveis inferiores deve ser reforçada, pois mulheres encaminhadas de outras unidades apresentam maior risco de NMM, especialmente devido a complicações graves e dificuldades de transporte. Melhorar o acesso, o sistema de referência e a descentralização dos cuidados maternos pode reduzir esses eventos. Mesmo após a decisão de encaminhamento, muitas mulheres são transferidas sem início do tratamento, e buscar atendimento em unidades mal equipadas causa atrasos significativos, contribuindo para NMM.(7)
Portanto, a detecção precoce e melhor controle da pressão arterial com encaminhamento imediato dos casos de pré-eclâmpsia para centros terciários e interrupção oportuna dessas gestações podem reduzir as complicações e os eventos de quase acidente.
Categoria 2: Fatores sociodemográficos e contextuais
A morbidade materna grave envolve fatores sociodemográficos e assistenciais, sendo crucial compreender essa relação, pois o desfecho materno depende dos determinantes sociais da saúde, como acesso a serviços e proteção social. Crises humanitárias, conflitos, falta de insumos e profissionais, desigualdade de gênero e ausência de políticas protetivas aumentam o risco de mortalidade materna e NMM em certas regiões.(6,19)
Nesse contexto, 42% dos estudos não encontraram relação entre morbidade materna grave e variáveis sociodemográficas, comum em países na fase III de transição obstétrica, como o Brasil, com RMM entre 50 e 299 óbitos por 100 mil nascidos vivos. Estudos da China e Índia também não mostraram associação significativa, enquanto óbitos maternos nesses países estão mais ligados à qualidade da assistência obstétrica.(11) Em contraste, pesquisas na Etiópia, Uganda, Brasil e Irã evidenciaram influência dos determinantes sociodemográficos.
Quanto à influência da faixa etária no NMM, algumas literaturas indicam os extremos da idade reprodutiva como fator de risco.(7) A pesquisa “Nascer no Brasil” (2013) evidenciou predominância de NMM em adolescentes (10–14 anos) e em mulheres acima de 35 anos.(23) Estudo em sete países da América Latina apresentou padrão semelhante.(19) Predominantemente, a idade ≥35 anos mostrou associação significativa com NMM.(6-7,11,20) Entretanto, a maioria dos manuscritos incluiu mulheres entre 20 e 35 anos.(4,5,15,18,20,22)
Ademais, o grau de escolaridade configura um determinante social fundamental na investigação do desfecho materno. A baixa escolaridade pode tornar a gestante menos informada acerca de cuidados importantes no período natal e perinatal, o que aumenta as chances de haver menor assiduidade nas consultas de pré-natal, o não abandono de comportamentos deletérios e a inobservância de sinais de alerta durante a gestação junto a não procura do serviço de saúde em tempo oportuno.(5,22)
Em vista disso, verificou-se a relação entre poucos anos de estudo e NMM.(5,7,13,18,22) Salienta-se que dos estudos que realizaram estratificação do perfil sociodemográfico, em 68% das investigações, as mulheres acometidas por NMM apresentava baixo grau de instrução, porém, apenas três manuscritos evidenciaram significância estatística ao correlacionar a variável com o desfecho materno. Em contraponto, em uma pesquisa brasileira, houve predomínio de mulheres em NMM que possuíam ensino superior completo.(20)
No que tange ao estado civil, prevaleceram os estudos que indicaram as mulheres casadas como as principais acometidas por NMM. Frisa-se, que o estado civil apresenta importante impacto sobre o desfecho materno porque reflete a ausência de suporte emocional, financeiro ou social durante o ciclo gravídico-puerperal.(15,20)
Outro fator de grande influência sobre a morbimortalidade materna é a da cor da pele. A investigação do perfil sociodemográfico revelou predomínio NMM em mulheres não brancas.(6,19,20,22) Pesquisa brasileira que objetivou analisar os padrões étnicos das morbidades maternas nas regiões Norte e Nordeste mostrou que a ocorrência de NMM foi maior entre mulheres indígenas e negras do que entre as mulheres brancas.(24)
Outrossim, outros fatores que impactam sobre o desfecho materno são: baixa renda, residir em periferias ou zona rural, ter realizado poucas consultas de pré-natal e a ocorrência de algum atraso no recebimento da assistência. Posto isso, a ausência do pré- natal ou a realização de poucas consultas esteve presente como uma característica prevalente nos manuscritos que investigaram tal histórico. Lima e et al, verificou associação entre NMM e ter feito menos de seis consultas de pré-natal.(11,15,20)
Para mais, residir em localidades distantes compromete a assiduidade nas consultas de pré-natal em virtude dos impasses vinculados ao deslocamento. Estudo conduzido por Souza et al, demonstrou que residir no interior está positivamente associado a ocorrência de near miss. (22,24)
Do mesmo modo, a distância compromete a tomada de decisão em tempo oportuno, configurando uma problemática que influi sobre causas financeiras, geográficas e estruturais.(5,20) Ressalta-se, que grande parte dos manuscritos relatou a ocorrência de algum atraso no atendimento à gestante. A maioria esteve associada ao primeiro atraso, ao qual se refere a demora para buscar o serviço de saúde após o início de alguma queixa.(7,11,20)
Mulheres que permaneceram em casa por mais de 4 horas após o início da complicação apresentaram 2,8 vezes mais risco de desenvolver NMM do que mulheres que procuraram atendimento de saúde mais cedo. Destaca-se que a demora em buscar a unidade de saúde se deve, principalmente, à desconsideração dos sintomas como um sinal de alerta e à influência negativa do parceiro ou membros da família sobre a decisão da mulher em procurar a unidade de saúde.(11,14,20)
Portanto, o atraso no tratamento das complicações obstétricas agrava o quadro, aumentando o risco de desfechos desfavoráveis. A gravidade aguda dessas complicações reforça a importância de a gestante buscar e acessar cuidados de saúde precocemente, sendo a educação materna fundamental para reduzir eventos graves.
Categoria 3: interrelação entre near miss e o parto cesárea
A priori, a cesariana é um procedimento cirúrgico que envolve perda sanguínea, riscos anestésicos e que aumenta o risco de complicações pós-operatórias. Portanto, parece que um a cesariana é um fator de risco que aumenta o risco de complicações. Estudos são controversos sobre como a cesárea na gravidez atual contribui para casos de quase acidente.(14,24)
Além disso, a incidência de cesarianas continua a aumentar em todo o mundo e atingiu 55% no Brasil em 2016, assim, cesárea na gestação atual teve alta incidência no grupo de gestantes com MNMs (80%) e foi significativamente associado na análise multivariada, no qual aumentou em cinco vezes o risco de ocorrência de MNMs. Esse achado corrobora os resultados de outros estudos.(14)
No entanto, esta associação pode ser afetada por fatores de confusão. Em gestações de baixo risco, sabe-se que as cesarianas representam riscos potenciais à saúde da mulher e pode ser um fator de risco modificável para mortalidade materna quando comparado ao parto vaginal devido ao aumento tromboembolismo, infecção puerperal, hemorragias e complicações anestésicas.(2)
Em relação aos antecedentes obstétricos e características da gestação atual, foi verificada maior incidência de near miss materno em mulheres com cesarianas anteriores, com aumento da incidência de near miss materno conforme o aumento do número de cesarianas prévias. O parto cesáreo foi associado à internação na UTI, semelhante a um estudo da Itália, o mesmo pode aumentar os riscos de sangramento e sepse, levando a histerectomia e internações hospitalares mais longas, mas também pode ser um fator de proteção contra resultados adversos.(3,8)
Em estudo com cerca de 370 mil mulheres na Holanda, o risco de near miss foi de 5,2 para quem teve cesariana anterior e 5,9 para cesariana eletiva atual, evidenciando que o procedimento aumenta a probabilidade de morbidade materna grave e complicações como infecção, hemorragia e tromboembolismo.(1) Ressalta-se, que em linha com estudos anteriores realizados no Sul da Etiópia, na região de Tigray e em West Arsi, também descobriu que as mulheres com história prévia de cesariana (CS) eram mais propensas a quase morte materna. eventos perdidos (AOR = 3,70, IC 95%: 1,42–9,60). Um estudo de coorte prospectivo no Nordeste do Brasil também indicou que a cesariana era significativamente associada à ocorrência de quase acidentes maternos. (1,25)
Apesar de salvar a vida de uma mulher e de um recém-nascido, a história prévia de cesariana aumenta o risco de hemorragia, recorrência, acúmulo de placenta em tecido cicatricial, tromboembolismo, ruptura uterina na tentativa de parto vaginal após cesariana e outras complicações, o que poderia aumentar a probabilidade do MNM. Acreditamos que novos estudos devem ser realizados para esclarecer os benefícios e riscos de o nível ideal de cesarianas para proteger a mãe e feto em gestações de alto risco.(25)
CONSIDERAÇÕES FINAIS
A análise dos estudos selecionados permitiu identificar alguns fatores que possam estar relacionados à fatores de risco para ocorrência de NMM entre mulheres grávidas ou no pós-parto imediato. No entanto, é importante salientar algumas limitações do estudo, visto que, ainda há escassez de estudos recentes que foquem justamente no near miss e suas complicações maternas.
Observou-se que hipertensão crônica, residência rural, ausência de pré-natal e anemia prévia foram fatores associados ao near miss materno. Doenças hipertensivas da gravidez e HPP foram as principais causas de MNM na UTI, indicando a necessidade de melhorar a capacitação de profissionais de atenção primária e incentivar o parto vaginal quando não há indicação de cesariana.
Além disso, o nível sociodemográfico, por sua vez, constitui um determinante social essencial na análise dos avanços maternos. Pois, as limitações existentes sobre a escolaridade, etnia, acesso a transporte, ser de baixa renda e estado civil, pode comprometer o acesso da gestante a informações importantes sobre os cuidados necessários no período pré-natal e perinatal, favorecendo menor adesão às consultas de pré-natal, a continuidade de hábitos contratados e a falta de reconhecimento de sinais de alerta durante a gestação.
Vale ressaltar, que embora a cesariana anterior possa salvar a vida de uma mulher e de um recém-nascido, ela também eleva o risco de complicações como hemorragia, recidiva de problemas, aderência placentária ao tecido cicatricial, tromboembolismo, ruptura uterina durante uma tentativa de parto vaginal após cesariana, entre outras. Esses fatores podem aumentar significativamente a probabilidade.
Com isso, é fundamental incentivar a busca precoce por cuidados de saúde; na Etiópia, os agentes de extensão em saúde devem ser fortalecidos para aumentar a conscientização comunitária. Mulheres com histórico de cesariana exigem atenção especial de familiares e profissionais para prevenir complicações obstétricas graves.
Logo, denota-se que existem diversos fatores de risco para ocorrência de NMM entre mulheres grávidas ou no pós-parto imediato. Visto isso, cabe aos profissionais e os meios de saúde uma visão mais atenta sobre a detecção precoce sobre o controle da pressão arterial com encaminhamento imediato dos casos de pré-eclâmpsia para centros terciários e interrupção oportuna dessas gestações podem reduzir as complicações e os eventos de quase acidente.
REFERÊNCIAS
1. United Nations. Development Goals The Millennium. New York: United Nations; 2007.
2. Fundação Oswaldo Cruz. Instituto Nacional de Saúde da Mulher, da Criança e do Adolescente Fernandes Figueira. Portal de Boas Práticas em Saúde da Mulher, da Criança e do Adolescente. Postagens: Tendências na Mortalidade Materna 2000-2020. Rio de Janeiro: Fiocruz; [s.d.].
3. Organização Mundial da Saúde (OMS). Avaliando a qualidade dos cuidados para complicações graves na gravidez: a abordagem de quase acidente da OMS para a saúde materna. Genebra: OMS; 2011.
4. Chhavi G, Suri J, Bachani S, Bharti R, Mittal P. Carle’s obstetric early warning score as a screening tool for critical care admission. India. 2023.
5. Teshome HN, Ayele ET, Hailemsekel S, Yimer O, Mulu GB, Tadese M. Determinants of maternal near-miss among women admitted to public hospitals in North Shewa Zone, Ethiopia: a case-control study. Ethiopia. 2022.
6. Andrade MS, Bonifácio LP, Sanchez JAC, Ciabati LO, Zaratini FS. Factors associated with serious maternal morbidity in Ribeirão Preto, São Paulo State, Brazil: a cross-sectional cohort study. Brazil. 2022.
7. Tenaw SG, Assefa N, Mulatu TT, Tura AK. Maternal near miss among women admitted in major private hospitals in Eastern Ethiopia: a retrospective study. Ethiopia. 2021.
8. Luna JMB, Rúa DMP, Ordoñez IR, Fernández PA, Vidarte MFE. Description of criteria for near miss in high-complexity obstetric population with sickle cell anemia: an observational study. Brasil. 2020.
9. Krishna Kumar MK, Joshi A, Saraswat M, Jose T, Kapoor R, Saha M. Near‐Miss Incidents in Obstetric Patients Admitted to an Intensive Care Unit of a Tertiary Care Center in Eastern India: A Retrospective Cohort Study. Índia. 2020.
10. Kamangira B, Ayele G, Dube PP, Melaku K, Vushoma E. Maternal near miss hospitalizations in the Borana Zone, Ethiopia: a facility-based longitudinal cross-sectional study. Ethiopia. 2024.
11. Jayaratnam S, Godinho MLF, Jennings B, Thapa AP. Maternal mortality and ‘near miss’ morbidity at a tertiary hospital in Timor-Leste. Cuba. 2019.
12. Chen Y, Shi J, Zhu Y, Kong X, Lu Y, Chu Y, Mishu MM. Women with maternal near-miss in the intensive care unit in Yangzhou, China: a 5-year retrospective study. China. 2019.
13. Moudi Z, Arabnezhad L, Ansari H, Tabatabaei SM. Morbidade materna grave entre mulheres com histórico de cesariana em um hospital universitário terciário de referência no sudeste do Irã. Public Health. 2019.
14. Liyew EF, Yalew AW, Afework MF, Essén B. Incidência e causas de quase acidente materno em hospitais selecionados de Adis Abeba, Etiópia. PLoS One. 2017.
15. Woldeyes WS, Asefa D, Muleta G. Incidence and determinants of severe maternal outcome in Jimma University teaching hospital, South-West Ethiopia: a prospective cross-sectional study. Ethiopia. 2018.
16. Yang Y, Fang Y, Xue Wang X, Ying Z, Xiao-Jun L, Yin Z. A retrospective cohort study of risk factors and pregnancy outcomes in Chinese pregnant women. China. 2018.
17. Kasahun AW, Wako WG. Predictors of maternal near miss among women admitted in Gurage zone hospitals, South Ethiopia, 2017: a case control study. BMC Pregnancy Childbirth. 2017.
18. Nakimuli A, Nakubulwa S, Kakaire O, Osinde MO, Mbalinda SN, Nabirye RC, et al. Maternal near misses from two referral hospitals in Uganda: a prospective cohort study on incidence, determinants and prognostic factors. Africa. 2016.
19. Mucio B, Abalos E, Cuesta C, Carroli G, Serruya S. Maternal near miss and predictive ability of potentially life-threatening conditions at selected maternity hospitals in Latin America. Uruguay. 2016.
20. Lima THB, Amorim MM, Kassar SB, Katz L. Maternal near miss determinants at a maternity hospital for high-risk pregnancy in northeastern Brazil: a prospective study. Brazil. 2019.
21. Morais LR, Patz BC, Campanharo FF, Dualib PM, Sun SY, Mattar R. Maternal near miss and potentially life-threatening condition determinants in patients with type 1 diabetes mellitus at a university hospital in São Paulo, Brazil: a retrospective study. Brasil. 2016.
22. Souza MAC, Souza THSC, Gonçalves AKS. Determinants of maternal near miss in an obstetric intensive care unit. Brazil. 2015.
23. Dias MAB, et al. Incidência do near miss materno no parto e pós-parto hospitalar: dados da pesquisa Nascer no Brasil. Cad Saude Publica. 2014.
24. Khan T, Laul P, Laul A, Ramzan M. Prognostic factors of maternal near miss events and maternal deaths in a tertiary healthcare facility in India. India. 2017.
25. De Lima THB, et al. Determinantes do near miss neonatal em uma maternidade de gestação de alto risco no Nordeste do Brasil: um estudo prospectivo. BMC Pregnancy Childbirth. 2018.
Fomento e Agradecimento:
A pesquisa não recebeu financiamento.
Critérios de autoria (contribuições dos autores)
Jeane Araújo Costa: concepção e delineamento do estudo, coleta, análise e interpretação dos dados, redação do manuscrito.
Natália Pereira Marinelli: orientação, revisão
crítica do conteúdo intelectual e aprovação da versão final.
Layana Pachêco de Araújo Albuquerque: contribuição na análise dos dados,
revisão crítica e adequação metodológica.
Kélvya Fernanda Almeida Lago Lopes: colaboração na
discussão dos resultados e revisão final do manuscrito.
Declaração de conflito de interesses
“Nada a declarar”.
Declaração de disponibilidade de dados
Não foram gerados bancos de dados neste estudo. As informações apresentadas estão descritas no corpo do artigo.
Editor Científico: Ítalo Arão Pereira Ribeiro. Orcid: https://orcid.org/0000-0003-0778-1447
Enferm Atual In Derme 2026;100(1): e026029