ARTIGO DE REVISÃO
CUIDADOS DE ENFERMAGEM NA PREVENÇÃO DE LESÕES POR PRESSÃO EM UNIDADES DE TERAPIA INTENSIVA: REVISÃO INTEGRATIVA DA LITERATURA
NURSING CARE FOR PREVENTING PRESSURE INJURIES IN INTENSIVE CARE UNITS: AN INTEGRATIVE LITERATURE REVIEW
CUIDADOS DE ENFERMERÍA PARA LA PREVENCIÓN DE LESIONES POR PRESIÓN EN UNIDADES DE CUIDADOS INTENSIVOS: UNA REVISIÓN INTEGRADORA DE LA LITERATURA
https://doi.org/10.31011/reaid-2026-v.100-n.1-art.2677
1José Macedo de Almeida
2Belarmino Santos de Sousa Júnior
3Bárbara Maria Lopes da Silva Brandão
4Karyne Kirley Negromonte Gonçalves
5Thaíse Alves Bezerra
1Graduando em Enfermagem. Faculdade Integrada CETE – FIC. Garanhuns – Pernambuco, Brasil. ORCID: https://orcid.org/0009-0008-7372-0902
2Doutor em Enfermagem. Programa de Pós-Graduação em Enfermagem da Universidade Federal de Pernambuco (PPGENF/UFPE). Faculdade Integrada – CETE – FIC, Garanhuns – Pernambuco, Brasil. ORCID: https://orcid.org/0000-0003-1780-1878
3Mestre em Enfermagem. Universidade Federal da Paraíba (UFPB). Faculdade Integrada – CETE – FIC, Garanhuns – Pernambuco, Brasil. ORCID: https://orcid.org/0000-0002-6652-9615
4Doutora em Enfermagem pelo Programa de Pós-Graduação em Enfermagem pela Universidade Federal de Pernambuco - UFPE. Universidade Federal de Pernambuco, Recife – Pernambuco, Brasil. ORCID: https://orcid.org/0000-0002-0205-4112
5Doutora em Enfermagem pelo Programa de Pós-Graduação em Enfermagem da Universidade Federal da Paraíba. Universidade Federal da Bahia - UFBA. Salvador – Bahia, Brasil. ORCID: https://orcid.org/0000-0003-3242-4468
Autor correspondente
José Macedo de Almeida
Rua Moisés Ferreira Calado, nº 24, Capoeiras-PE, Brasil, CEP 55365-000. Telefone: +55 (87)99126-3744. E-mail: jos3cpmacedo17@gmail.com.
Submissão: 22-10-2025
Aprovado: 02-03-2026
RESUMO
Objetivo: descrever os cuidados de enfermagem na prevenção de lesões por pressão em unidades de terapia intensiva. Métodos: trata-se de uma revisão integrativa da literatura, realizada por meio do cruzamento dos Descritores em Ciências da Saúde/Medical Subject Headings, nas bases de dados científicos como Scientific Electronic Library Online, Cumulative Index to Nursing and Allied Health Literature, Cochrane Library, realizada entre novembro de 2024 e março de 2025. Resultados: A aplicação das escalas, como de Braden e a Escala de Valoración Actual del Riesgo de desarrollar Úlceras por presión en Cuidados Intensivos (EVARUCI), o reposicionamento frequente, a hidratação da pele, o uso de superfícies de suporte e o treinamento da equipe de enfermagem foram evidenciados como cuidados de enfermagem essenciais para a prevenção de lesões. Conclusão: a atuação da enfermagem é fundamental na prevenção de lesões por pressão, destacando-se a importância da educação permanente, do monitoramento constante e da implementação de protocolos institucionais para garantir uma assistência segura e eficaz.
Palavras-chave: Lesão por Pressão; Terapia Intensiva; Cuidados de Enfermagem; Fatores de Risco; Protocolos Clínicos.
ABSTRACT
Objective: To describe nursing care for preventing pressure injuries in intensive care units. Methods: This is an integrative literature review, conducted by cross-referencing standardized descriptors using the Health Sciences Descriptors/Medical Subject Headings in scientific databases such as the Scientific Electronic Library Online, Cumulative Index to Nursing and Allied Health Literature, and the Cochrane Library. The review was conducted between November 2024 and March 2025. Results: The application of scales, such as Braden and the Escala de Valoración Actual del Riesgo de desarrollar Úlceras por presión en Cuidados Intensivos (EVARUCI), frequent repositioning, skin hydration, the use of support surfaces and training of the nursing team were highlighted as essential nursing care for injury prevention. Conclusion: Nursing is essential for preventing pressure injuries, highlighting the importance of continuing education, constant monitoring, and the implementation of institutional protocols to ensure safe and effective care.
Keywords: Pressure Injury; Intensive Care; Nursing Care; Risk Factors; Clinical Protocols.
RESUMEN
Objetivo: Describir los cuidados de enfermería para la prevención de lesiones por presión en unidades de cuidados intensivos. Métodos: Se trata de una revisión integradora de la literatura, realizada mediante el cruce de descriptores estandarizados utilizando los Descriptores en Ciencias de la Salud/Encabezados de Temas Médicos, en bases de datos científicas como Scientific Electronic Library Online, Cumulative Index to Nursing and Allied Health Literature y Cochrane Library. La revisión se realizó entre noviembre de 2024 y marzo de 2025. Resultados: Se destacaron como cuidados de enfermería esenciales para la prevención de lesiones la aplicación de escalas, como la Braden y la Escala de Valoración Actual del Riesgo de desarrollar Úlceras por presión en Cuidados Intensivos (EVARUCI), el reposicionamiento frecuente, la hidratación de la piel, el uso de superficies de apoyo y la capacitación del equipo de enfermería. Conclusión: La enfermería es esencial para la prevención de lesiones por presión, destacando la importancia de la educación continua, el monitoreo constante y la implementación de protocolos institucionales para garantizar una atención segura y efectiva.
Palabras clave: Lesión por Presión; Cuidados Intensivos; Atención de Enfermería; Factores de Riesgo; Protocolos Clínicos.
INTRODUÇÃO
O ambiente hospitalar, embora tenha como finalidade primordial o cuidado e a recuperação dos pacientes, também se configura como um espaço suscetível a diversos riscos que podem comprometer a segurança de todos os envolvidos. Entre esses riscos, destacam-se as Infecções Relacionadas à Assistência à Saúde (IRAS), frequentemente associadas ao contato com superfícies contaminadas e à realização de procedimentos invasivos. Essas infecções podem evoluir para quadros graves, como a sepse, aumentando significativamente, a mortalidade e os custos hospitalares 1.
Em Unidades de Terapia Intensiva (UTI), pacientes em estado crítico encontram-se particularmente vulneráveis a infecções, sobretudo quando apresentam lesões cutâneas. Essas condições podem evoluir para sepse, caracterizada por uma resposta inflamatória sistêmica que pode levar ao choque séptico, culminando em falência de múltiplos órgãos e, eventualmente, no óbito. Dessa forma, as complicações infecciosas em UTI contribuem de maneira significativa para o aumento das taxas de mortalidade 2.
Entre os riscos mais prevalentes nesse ambiente, destaca-se a Lesão por Pressão (LPP), que acomete principalmente pacientes imobilizados ou sedados, representando uma das principais ameaças à qualidade da assistência hospitalar. Sua maior incidência em UTI relaciona-se à impossibilidade de mobilidade desses pacientes, o que aumenta sua susceptibilidade ao desenvolvimento dessas lesões 3.
Segundo a National Pressure Injury Advisory Panel (NPIAP), a LPP é definida como dano localizado na pele e/ou tecidos subjacentes, geralmente sobre uma proeminência óssea, resultante de pressão prolongada, associada ou não à fricção e ao cisalhamento (4). Sua etiologia envolve fatores intrínsecos, como mobilidade reduzida, estado nutricional, idade, doenças crônicas e hidratação, e fatores extrínsecos, como pressão prolongada, fricção, cisalhamento, umidade e uso de dispositivos médicos. O conhecimento desses fatores é essencial para compreender as causas e planejar estratégias eficazes de prevenção 5.
Internacionalmente, revisões e metanálises mostram que a carga de LPP continua substancial: os estudos agrupados indicam 10 a 16% de prevalência, incidência hospitalar da UTI dependendo da região e do desenho do estudo. As regiões e amostras variam, por exemplo, uma metanálise global encontrou que 1 em cada 10 pacientes hospitalizados são afetados; outra revisão focada em UTI relatou prevalência ao redor de 16% em algumas regiões. Os números brasileiros (12,7 a 14,9%) estão na mesma faixa das estimativas internacionais para UTI em várias regiões, ou seja, não são atípicos, mas confirmam que LPP é um problema relevante em cuidados críticos 6-7.
Entre 2014 e 2021, foram notificados mais de 100 mil casos de Eventos Adversos (EA) relacionados à LPP em hospitais brasileiros, com destaque para os estágios mais graves: estágio 3 (14.808 casos, com exposição de tecido adiposo) e estágio 4 (4.670 casos, com exposição de ossos e músculos). Estudos indicam que, embora a maioria das LPP ocorra em estágios iniciais, os estágios profundos (3 e 4), apesar de menos frequentes, são os que demandam maior consumo de recursos, prolongam significativamente o tempo de internação e geram maior impacto econômico para os sistemas de saúde. Revisões econômicas destacam que a maior parte do custo total advém justamente desses estágios profundos. Esses números evidenciam que a LPP figura entre as principais categorias de EA, sobretudo em pacientes críticos 6-7.
O Programa Nacional de Segurança do Paciente (PNSP), instituído em 2013, no Brasil, estabelece como uma de suas metas a prevenção e o controle da progressão das LPP. O programa enfatiza que essas lesões prolongam o tempo de internação, elevam os custos hospitalares e acarretam repercussões físicas, mentais e emocionais, especialmente para pacientes acamados e com mobilidade reduzida devido à gravidade do quadro clínico 8.
Considerada um evento adverso evitável, a LPP está diretamente relacionada à qualidade do cuidado prestado. A sua prevenção é responsabilidade de toda a equipe multiprofissional; entretanto, o papel da enfermagem é central, dada sua atuação contínua no processo assistencial. Entre as principais medidas preventivas destacam-se a avaliação sistemática da integridade da pele, o reposicionamento ou a mudança frequente de decúbito e a utilização de superfícies de suporte adequadas 9.
Evidências demonstram que os cuidados de enfermagem são determinantes na prevenção e no manejo da LPP. A implementação de práticas baseadas em evidências possibilita a identificação precoce dos sinais dessas lesões, favorecendo intervenções eficazes em um momento crítico da internação. Dessa forma, o enfermeiro atua como um agente fundamental na redução de riscos e na promoção do bem-estar do paciente, consolidando-se como um guardião da qualidade de vida em ambiente de terapia intensiva 10-11.
Diante do exposto e considerando a relevância dos cuidados de enfermagem, este estudo tem como objetivo descrever os cuidados de enfermagem na prevenção de lesões por pressão em unidades de terapia intensiva.
MÉTODOS
Trata-se de uma revisão integrativa da literatura, cujo objetivo foi explorar e sintetizar as evidências disponíveis acerca dos cuidados de enfermagem na prevenção de LPP em pacientes internados em UTI. Esse tipo de revisão possibilita uma análise ampla do tema, permitindo não apenas reunir o conhecimento existente, mas também identificar lacunas na prática clínica 12.
A elaboração do estudo foi guiada pela estratégia Population–Concept–Context (PCC), conforme descrito no Quadro 1, que permitiu a definição estruturada da questão de pesquisa e dos critérios de busca.
Quadro 1 - Aplicação da estratégia PCC. Garanhuns, Pernambuco, Brasil, 2025.
|
Acrônimo |
Definição |
Aplicação |
|
P |
Population (População) |
Pacientes Hospitalizados. |
|
C |
Concept (Conceito) |
Prevenção de Lesão por Pressão. |
|
C |
Context (Contexto) |
Prática do cuidado de enfermagem nas Unidades de Terapia Intensiva. |
Fonte: próprios autores, 2025.
A partir da aplicação do acrônimo PCC, elaborou-se a seguinte questão norteadora: "Quais os cuidados de enfermagem que podem ser implementados em Unidades de Terapia Intensiva para garantir que o risco de desenvolvimento de lesões por pressão seja minimizado?". Essa formulação orientou todo o processo de busca, seleção e análise dos estudos incluídos nesta revisão.
O presente estudo também adotou os critérios Feasible, Interesting, Novel, Ethical, Relevant (FINER), utilizados para avaliar a viabilidade e a relevância de uma pesquisa. A aplicação dessa estratégia contribuiu para assegurar uma questão norteadora viável, interessante, inovadora, eticamente adequada e relevante para a prática clínica e para o avanço do conhecimento científico (Quadro 2).
Quadro 2 - Aplicação dos critérios FINER. Garanhuns, Pernambuco, Brasil, 2025.
|
Critério |
Definição |
Aplicação ao estudo |
|
F – Feasible (Viável) |
A pesquisa deve ser exequível em termos de tempo, recursos e acesso às informações. |
A realização da revisão integrativa é viável considerando a disponibilidade de bases de dados científicas e de literatura atualizada sobre prevenção de lesão por pressão em UTI. |
|
I – Interesting (Interessante) |
O tema deve despertar interesse dos pesquisadores e da comunidade científica. |
O cuidado de enfermagem na prevenção de LPP em pacientes críticos é de grande relevância para profissionais, gestores e pesquisadores da área da saúde. |
|
N – Novel (Inovador) |
A pesquisa deve acrescentar informações novas ou confirmar dados relevantes. |
Este estudo reúne e sintetiza evidências recentes, atualizando práticas preventivas conforme protocolos atuais e diretrizes nacionais/internacionais. |
|
E – Ethical (Ético) |
A pesquisa deve respeitar princípios éticos. |
Por tratar-se de uma revisão de literatura, não há envolvimento direto de seres humanos, eliminando riscos e mantendo conformidade com os preceitos éticos. |
|
R – Relevant (Relevante) |
A pesquisa deve contribuir para o avanço do conhecimento e melhorias na prática. |
O estudo fornece subsídios para qualificar a assistência de enfermagem e reduzir a incidência de LPP em UTI, promovendo segurança do paciente. |
Fonte: próprios autores, 2025.
A coleta das informações ocorreu no período de novembro de 2024 a março de 2025, contemplando as etapas de busca, triagem, elegibilidade e análise dos estudos incluídos. A estratégia de busca foi aplicada nas bases de dados Scientific Electronic Library Online (SciELO), Cumulative Index to Nursing and Allied Health Literature (CINAHL) e Cochrane Library.
A seleção dos estudos foi realizada por dois revisores de forma independente, por meio da leitura dos títulos e resumos, seguida da análise do texto completo dos artigos potencialmente elegíveis. As divergências foram resolvidas por consenso e, quando necessário, mediante arbitragem de um terceiro revisor.
Para o gerenciamento das referências e organização bibliográfica foi utilizado o software Mendeley ®. A identificação e remoção de estudos duplicados, bem como o processo de triagem cega dos artigos, foram conduzidos na plataforma Rayyan ®.
Com o objetivo de garantir uma busca abrangente e precisa, foram utilizados Descritores em Ciências da Saúde/Medical Subject Headings (DeCS/MeSH) e suas combinações com operadores booleanos. A estratégia de busca realizada na base de dados SciELO, foi executada com os seguintes termos: ("Lesão por Pressão" OR "Úlcera por Pressão") AND ("Cuidados de Enfermagem" OR "Assistência de Enfermagem") AND "Prevenção" AND ("Cuidados Críticos" OR "Unidade de Terapia Intensiva"). A busca na base de dados CINAHL, foram utilizados os seguintes DeCS/MeSH: ("Primary Health Care" OR "Family Health Strategy") AND (nurs role) AND (patient satisfaction) AND ("Pressure Injuries" OR "Pressure Ulcer") AND (prevention protocol) AND (Intensive Care Units). A busca na base de dados Cochrane Library, foram empregados os seguintes DeCS/MeSH: ("Intensive Care Units" OR ICU OR "Critical Care") AND ("Pressure Ulcer Prevention" OR "Pressure Injury Prevention" OR "Support Surfaces" OR Repositioning OR "Prophylactic Dressings" OR "Nursing Care") AND ("Pressure Ulcer" OR "Pressure Injuries").
Foram incluídos artigos disponíveis na íntegra e gratuitamente nas bases de dados selecionadas, publicados entre 2013 e 2025, em português, inglês ou espanhol, que abordassem a temática, contemplando estudos qualitativos, quantitativos, mistos e revisões de literatura, pesquisas empíricas, ensaios clínicos, revisões sistemáticas e diretrizes baseadas em evidências.
Foram excluídos estudos que não tratassem diretamente da prevenção de lesão por pressão, trabalho restritos ao tratamento e que tivessem como população-alvo apenas pacientes pediátricos ou obstétricos, que não especificassem o papel da enfermagem ou que estivessem duplicados nas bases de dados pesquisadas. Para assegurar que os resultados desta revisão integrativa fossem fundamentados em evidências sólidas e diretamente relacionadas ao tema central, estabeleceram-se critérios de exclusão, desconsiderando artigos de opinião, editoriais, resumos de conferências, estudos que não abordassem diretamente estratégias de prevenção de LPP, publicações indisponíveis na íntegra e trabalhos duplicados em diferentes bases de dados.
A seleção dos artigos seguiu critérios específicos de elegibilidade, considerando publicações entre 2013 e 2025, período que contempla a instituição do Programa Nacional de Segurança do Paciente (PNSP) e a divulgação das novas diretrizes da National Pressure Injury Advisory Panel (NPIAP) para a prevenção de lesões por pressão. Inicialmente, os artigos duplicados foram removidos e, em seguida, procedeu-se à triagem por meio da análise de títulos e resumos. Os artigos pré-selecionados foram submetidos à leitura integral, a fim de avaliar sua relevância e qualidade metodológica. Para a análise dos estudos incluídos, realizou-se a extração de dados referentes ao ano de publicação, delineamento metodológico, objetivos, principais resultados e conclusões, possibilitando a síntese e comparação dos achados. Apenas os estudos que atenderam integralmente aos critérios de inclusão foram analisados em profundidade e incorporados à revisão.
Para classificar o nível de evidência dos estudos analisados, adotou-se a hierarquia proposta pelo Oxford Centre for Evidence-Based Medicine, que organiza os tipos de pesquisa conforme sua robustez científica. No topo da pirâmide (nível 1) encontram-se as revisões sistemáticas de ensaios clínicos randomizados e os próprios ensaios randomizados com alta precisão nos resultados. O nível 2 inclui revisões sistemáticas de estudos de coorte e estudos de coorte bem conduzidos, bem como ensaios randomizados com limitações metodológicas. O nível 3 abrange revisões sistemáticas e estudos caso-controle, enquanto o nível 4 compreende séries de casos e estudos observacionais com menor rigor metodológico. Por fim, o nível 5 corresponde às opiniões de especialistas e relatos não baseados em evidência empírica (13).
Esse processo de seleção criteriosa garantiu a consistência e a confiabilidade dos dados apresentados. O fluxo metodológico foi conduzido de acordo com as etapas preconizadas pelo Preferred Reporting Items for Systematic Reviews and Meta-Analyses (PRISMA), contemplando as fases de identificação, triagem e inclusão dos estudos, conforme ilustrado na Figura 1 14.
Figura 1 - Apresentação dos Artigos Selecionados. Garanhuns, Pernambuco, Brasil, 2025.
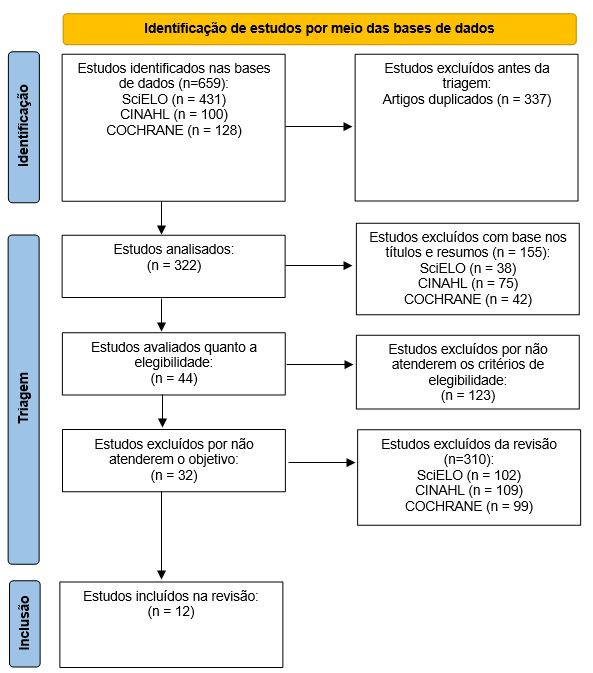
Fonte: próprios autores, 2025.
RESULTADOS
Os resultados estão apresentados em quadro único. Assim, constam informações específicas de cada artigo integrante da amostra, como autor(es), local do estudo e ano de publicação, método, principais resultados relacionados aos cuidados para a prevenção de lesões por pressão e o nível de evidência (Quadro 3).
Quadro 3 - Caracterização dos artigos segundo título, autor, local e ano de publicação, método, resultados e nível de evidência. Garanhuns, Pernambuco, Brasil, 2025.
|
ID* |
Título do Artigo |
País -Ano |
Métodos |
Principais Resultados para a Prevenção de Lesões por Pressão |
NE** |
|
1 |
Prevenção de lesão por pressão no contexto hospitalar: uma revisão sistemática (16) |
Brasil 2020 |
Revisão Sistemática |
A revisão destacou o uso de diferentes superfícies de suporte (espuma, gel e ar alternado) como recursos essenciais na prevenção de LPP, bem como o emprego de fotografias para maior precisão diagnóstica. Além disso, evidenciou o treinamento da equipe e a mudança frequente de decúbito como medidas complementares indispensáveis. |
1 |
|
2 |
Comparing the Braden and Jackson/Cubbin pressure injury risk scales in trauma-surgery ICU patients 17 |
Estados Unidos 2020 |
Estudo Retrospetivo |
As Escalas de Jackson e Cubbin demonstrou propriedades preditivas e discriminação superiores em comparação com a escala de Braden para predição de risco de lesão por pressão em pacientes traumatocirúrgicos gravemente enfermos. |
2 |
|
3 |
Pressure injury prevention practice in Australian intensive care units: a national cross-sectional survey 18 |
Austrália 2021 |
Ensaio Clínico |
As estratégias de prevenção de LPP nas UTI envolveram avaliação precoce do risco, reposicionamento estruturado, uso de barreiras cutâneas, curativos profiláticos e auditorias clínicas. Em menor escala, destacaram-se rondas preventivas, reuniões de segurança e pesquisas sobre o tema. Observou-se ainda que serviços de integridade da pele foram mais frequentes em UTI metropolitanas, enquanto o envolvimento de terapeutas ocupacionais ocorreu sobretudo em unidades regionais. |
1 |
|
4 |
Relação entre o diagnóstico risco de lesão por pressão e a escala de Braden 19 |
Brasil 2021 |
Estudo Transversal |
Entre as principais estratégias de prevenção observadas no estudo, destacam-se: aplicação sistemática da escala de Braden, a prescrição de cuidados personalizados, como mudança de decúbito, cuidados com a pele, uso de colchões ou superfícies de alívio de pressão e monitoramento de sinais precoces de lesão. |
2 |
|
5 |
Prevention of endotracheal tube-related pressure injury: a systematic review and meta-analysis 20 |
Estados Unidos 2022 |
Revisão Sistemática com Meta-análise |
As intervenções para reduzir LPP relacionadas à traqueostomia incluíram ajustes na fixação com colares de espuma, uso de tubos estendidos e aplicação de curativos hidrofílicos, estes últimos com benefício comprovado por meta-análise. Contudo, observou-se limitada padronização das práticas entre os estudos. |
1 |
|
6 |
Improving pressure injury prevention by using wearable sensors to cue critical care patient repositioning 21 |
Estados Unidos 2022 |
Ensaio Clínico |
O estudo evidenciou que a adesão ao reposicionamento aumentou de 55% para 89%, com redução do intervalo entre as mudanças de decúbito. Além disso, destacou melhora no trabalho em equipe da enfermagem e impacto positivo na prevenção de LPP. |
1 |
|
7 |
Implementation and evaluation of multilayered pressure injury prevention strategies in an Australian intensive care unit setting 22 |
Canadá 2022 |
Ensaio Clínico |
Durante o estudo, 15,4% dos pacientes desenvolveram LPP, sendo a maioria relacionada a dispositivos médicos (73,2%). Após a adoção de estratégias preventivas direcionadas à equipe e aos pacientes, houve redução significativa das taxas, com diminuição de mais de 50% no risco de LPP. |
1 |
|
8 |
Assistência de enfermagem e fatores de risco na prevenção de lesão por pressão 23 |
Brasil 2023 |
Estudo de Revisão Integrativa |
Os autores destacam que o reconhecimento precoce dos fatores de risco. Entre as ações mais citadas estão: a avaliação frequente da pele, o uso de escalas, como a escala de Braden, a mobilização regular dos pacientes e o registro sistematizado dos cuidados prestados e enfatizaram sobre o controle da unidade (microclima). |
4 |
|
9 |
Instrumentos preditores de risco para lesão por pressão em pacientes críticos 24 |
Brasil 2024 |
Estudo Observacional, Analítico e Prospectivo |
O estudo apontou que a Escala de Valoración Actual del Riesgo de desarrollar Úlceras por presión en Cuidados Intensivos (EVARUCI) mostrou-se mais sensível e mais bem adaptada à realidade da Unidade de Terapia Intensiva em comparação à escala de Braden. |
3 |
|
10 |
Prevenção de lesão por pressão em unidade de terapia intensiva: implementação de melhores práticas 25 |
Brasil 2024 |
Estudo Quase-experimental |
O estudo evidenciou como principais estratégias de prevenção da Lesão por Pressão, a avaliação sistemática do risco com a escala de Braden, o reposicionamento a cada duas horas, o uso de colchões de pressão alternada, a inspeção diária da pele, a aplicação de barreiras protetoras em áreas vulneráveis e a adoção de protocolos institucionais e auditorias clínicas para reforçar a adesão às melhores práticas. |
3 |
|
11 |
Incidência de lesão por pressão em pacientes críticos com e sem COVID-19: estudo de coorte 26 |
Brasil 2024 |
Estudo de Coorte |
Entre as principais estratégias utilizadas para a prevenção das lesões, destacaram-se a aplicação da escala de Braden para avaliação de risco, reposicionamento frequente dos pacientes, cuidados com a hidratação da pele, uso de superfícies de suporte especializadas e envolvimento da equipe multidisciplinar no acompanhamento diário das condições da pele. |
3 |
|
12 |
Incidence of pressure injury in patients with moderate and severe traumatic brain injury: a systematic review 27 |
Reino Unido 2024 |
Revisão Sistemática |
As estratégias de prevenção de LPP envolveram o uso criterioso de escalas de risco, como a escala de Braden e instrumentos adaptados para pacientes neurológicos, associadas a mudanças frequentes de decúbito, cuidados com a pele e utilização de superfícies de suporte de alta tecnologia. |
1 |
Fonte: próprios autores, 2025.
*ID= Identificação do Artigo; **NE= Nível de Evidência.
A revisão identificou uma ampla variedade de tecnologias e recursos voltados à prevenção de LPP em unidades de terapia intensiva. Entre eles, destacaram-se as superfícies de suporte especializadas, como colchões de espuma, gel e ar alternado, bem como o uso de fotografias como ferramenta auxiliar para aumentar a precisão e a confiabilidade na classificação das lesões 16.
Além disso, o treinamento contínuo da equipe de enfermagem e a mudança frequente de decúbito mostraram-se medidas complementares indispensáveis para o cuidado seguro. Intervenções específicas, como modificações na fixação de traqueostomia e a utilização de curativos hidrofílicos sob os flanges, também foram associadas à redução de LPP relacionadas a dispositivos médicos, embora a padronização dessas práticas ainda seja limitada 16,18-21,25-27.
No que se refere às escalas preditivas, verificou-se que instrumentos como a Escala de Jackson e Cubbin, além da EVARUCI, demonstraram maior sensibilidade e capacidade discriminativa em comparação à escala de Braden, especialmente no contexto de pacientes críticos, neurológicos e traumatocirúrgicos. Ainda assim, a escala de Braden manteve-se como a ferramenta mais amplamente utilizada, sobretudo quando associada a protocolos institucionais, cuidados individualizados e registros sistemáticos da avaliação da pele e do risco de desenvolvimento de LPP 17,19,23-27.
As estratégias de prevenção envolveram avaliação de risco precoce na admissão, reposicionamento estruturado e frequente, uso de barreiras cutâneas e curativos profiláticos em áreas vulneráveis, além de auditorias clínicas, rondas de segurança e projetos de melhoria da qualidade. Os resultados evidenciaram que a adoção de protocolos de reposicionamento elevou a adesão da equipe de 55% para 89%, com intervalos médios de duas a três horas, repercutindo positivamente no trabalho em equipe e na redução das taxas de LPP 21.
Globalmente, 15,4% dos pacientes desenvolveram LPP durante o período avaliado, sendo a maioria relacionada a dispositivos médicos; contudo, após a implementação de estratégias estruturadas, houve redução significativa dessas taxas (OR = 0,41; p = 0,0126) 22.
A síntese das evidências analisadas demonstra que o reconhecimento precoce dos fatores de risco, o controle adequado do microclima e a atuação integrada da equipe multiprofissional constituem elementos determinantes para qualificar a assistência e reduzir a incidência de lesões por pressão em pacientes críticos23.
DISCUSSÃO
A discussão foi estruturada em eixos temáticos, de modo a favorecer a clareza da análise e a compreensão dos resultados à luz da literatura científica. Essa abordagem permitiu organizar as evidências em categorias relacionadas às tecnologias disponíveis, capacitação das equipes, escalas de predição de risco, estratégias institucionais, impactos na prática clínica e elementos-chave para a prevenção eficaz de lesões por pressão.
Tecnologias e recursos disponíveis
Os resultados desta revisão reforçam a importância das tecnologias de suporte na prevenção de LPP em Unidades de Terapia Intensiva. O uso de superfícies especiais, como colchões de espuma de alta densidade, de gel e de ar alternado, foi frequentemente apontado pelos estudos, como intervenção prioritária para a redução da pressão sobre proeminências ósseas. Esses resultados estão em consonância com as recomendações internacionais do National Pressure Injury Advisory Panel (NPIAP), do European Pressure Ulcer Advisory Panel (EPUAP) e do Pan Pacific Pressure Injury Alliance (PPPIA), que indicam tais superfícies como primeira linha de cuidado para pacientes de alto risco (28). No contexto brasileiro, a Associação Brasileira de Enfermeiros de Centro Cirúrgico, Recuperação Anestésica e Centro de Material e Esterilização (SOBECC) também orienta o uso de tecnologias de suporte como medida preventiva essencial em pacientes críticos em UTI 29.
Outro recurso identificado nos estudos revisados foi o registro fotográfico, utilizado como estratégia para aumentar a precisão diagnóstica e a confiabilidade da classificação das LPP. A literatura internacional demonstra que a fotografia clínica padronizada aumenta a reprodutibilidade da avaliação entre diferentes profissionais, reduz o risco de subnotificação e favorece o ensino e a pesquisa em enfermagem 30,31. No Brasil, esse recurso pode ser incorporado ao Processo de Enfermagem (PE), em conformidade com a Resolução COFEN nº 736/2024, qualificando os registros clínicos e fortalecendo a tomada de decisão do enfermeiro (32). Desse modo, além de recurso diagnóstico, a fotografia configura-se como instrumento de padronização e segurança, permitindo maior rastreabilidade das práticas assistenciais.
Ainda assim, observou-se nos estudos incluídos significativa heterogeneidade na adoção dessas tecnologias, tanto no que se refere ao tipo de superfície de suporte quanto à sistematização do registro fotográfico. Essa lacuna pode estar relacionada a diferenças estruturais entre hospitais, à limitação de recursos em serviços regionais e à ausência de protocolos nacionais específicos sobre uso de tecnologias de prevenção de LPP. Pesquisas brasileiras apontam que a indisponibilidade de equipamentos, associada à falta de capacitação dos profissionais para utilização adequada dos recursos, compromete a efetividade da prevenção (33,34). Assim, embora haja evidências robustas de que superfícies especiais e registro fotográfico qualificam o cuidado, a aplicabilidade prática dessas tecnologias no Brasil ainda requer maior investimento institucional e políticas de padronização.
Capacitação e cuidados complementares
A capacitação da equipe de enfermagem foi apontada como um dos pilares para a prevenção de LPP, especialmente no ambiente crítico, onde a complexidade do cuidado exige atualização constante. A literatura reforça que treinamentos periódicos, oficinas práticas e atividades de sensibilização aumentam a adesão da equipe às medidas preventivas, fortalecendo a cultura de segurança do paciente 32,33. No Brasil, o Programa Nacional de Segurança do Paciente (PNSP), instituído pelo Ministério da Saúde, recomenda que a formação dos profissionais esteja diretamente vinculada às estratégias institucionais para prevenção de eventos adversos, incluindo a LPP 34. Assim, o treinamento contínuo deve ser compreendido não apenas como atividade pontual, mas como eixo estruturante da qualidade assistencial.
No contexto brasileiro, a Política Nacional de Educação Permanente em Saúde (PNEPS) destaca a importância da aprendizagem no cotidiano de trabalho, estimulando práticas reflexivas e interativas que integram teoria e prática (35). Para a prevenção de LPP, a Educação Permanente em Saúde (EPS) pode abordar temáticas como: aplicação adequada da escala de Braden e de instrumentos alternativos, técnicas de reposicionamento, manejo do microclima, cuidados com a pele, prevenção de lesões associadas a dispositivos médicos e uso correto de superfícies de suporte. Estudos nacionais demonstram que programas estruturados de educação permanente promovem mudanças comportamentais na equipe, aumentam a adesão a protocolos institucionais e reduzem significativamente a incidência de LPP em UTI 36,37.
Além da capacitação, os estudos revisados ressaltaram cuidados complementares indispensáveis à prática preventiva, como a hidratação da pele, a aplicação de barreiras protetoras em áreas de risco, a inspeção sistemática da integridade cutânea, o monitoramento de sinais precoces de lesão e a documentação clínica detalhada dos cuidados prestados. Essas medidas complementares são amplamente recomendadas por diretrizes internacionais 28,38 e fortalecem a prática assistencial com base em evidências. Portanto, a capacitação profissional, associada aos cuidados complementares, constitui elemento central para consolidar uma prática segura, contínua e efetiva.
Escalas de predição de risco
A escala de Braden foi a mais citada entre os estudos incluídos nesta revisão, sendo amplamente utilizada nos serviços de saúde por sua facilidade de aplicação e reconhecimento internacional. Contudo, evidências sugerem que sua utilização isolada pode não ser suficiente em populações críticas, visto que apresenta baixa sensibilidade em pacientes em condições específicas, como os traumatocirúrgicos e neurológicos (36). Nesse sentido, escalas alternativas, como a Jackson e Cubbin, demonstraram melhor capacidade de discriminação do risco em pacientes gravemente enfermos 39.
A literatura internacional também destaca a Escala de Valoración Actual del Riesgo de desarrollar Úlceras por presión en Cuidados Intensivos (EVARUCI) como instrumento mais sensível para a realidade da UTI, especialmente por contemplar variáveis relacionadas ao estado clínico e às condições hemodinâmicas do paciente (42). Estudos brasileiros corroboram a importância de adaptar instrumentos ao perfil da população atendida, reforçando que a escolha inadequada da escala pode comprometer o planejamento do cuidado 40,41.
Assim, embora a EB seja amplamente adotada, os resultados desta revisão sugerem a necessidade de incorporar escalas complementares ou adaptadas para contextos específicos de alta complexidade. Esse achado dialoga com diretrizes da Registered Nurses’ Association of Ontario (RNAO), que recomenda o uso criterioso de instrumentos validados e a reavaliação contínua do risco durante a internação 38.
Estratégias institucionais e multiprofissionais
Os estudos analisados demonstraram que estratégias institucionais, como avaliação precoce da pele, reposicionamento estruturado e uso de barreiras protetoras, foram decisivas para reduzir a incidência de LPP. Esses achados estão alinhados às diretrizes do NPIAP e do EPUAP, que consideram tais práticas como intervenções de alto impacto na prevenção 28. No Brasil, recomendações semelhantes são descritas pela Agência Nacional de Vigilância Sanitária (ANVISA), que destaca a importância de protocolos clínicos sistematizados e de auditorias internas para o monitoramento da qualidade assistencial 42.
Outro ponto relevante foi a implementação de auditorias de prontuários e projetos de melhoria da qualidade, identificados como estratégias para aumentar a adesão da equipe às melhores práticas. Estudos internacionais demonstram que auditorias regulares e feedback contínuo contribuem para modificar condutas clínicas e melhorar indicadores de prevenção (43). No cenário brasileiro, experiências de implantação de protocolos institucionais de segurança do paciente revelaram impacto positivo na redução de LPP, destacando a necessidade de articulação entre gestores, equipes assistenciais e núcleos de qualidade hospitalar 44,45.
Por fim, a literatura revisada evidencia que o envolvimento multiprofissional é indispensável para a efetividade das estratégias preventivas. Enfermeiros, técnicos de enfermagem, nutricionistas, fisioterapeutas, terapeutas ocupacionais e médicos desempenham papéis complementares, como vigilância da integridade cutânea, mobilização precoce e adaptação de dispositivos. Revisões recentes reforçam que a atuação conjunta e interdisciplinar resulta em melhores desfechos clínicos, enquanto a fragmentação do cuidado aumenta a vulnerabilidade do paciente crítico 46,47.
Impactos das intervenções na prática clínica
Os estudos incluídos nesta revisão evidenciaram que a implementação de protocolos estruturados de prevenção resultou em aumento expressivo da adesão das equipes ao reposicionamento, passando de 55% para 89%, além da redução dos intervalos entre as mudanças de decúbito. Esses resultados demonstram que a aplicação de protocolos clínicos não apenas melhora a padronização do cuidado, mas também promove maior integração entre os profissionais. Evidências internacionais corroboram esse achado, destacando que a adesão sistemática a bundles de prevenção está diretamente associada à redução de LPP em pacientes críticos 43,48.
Outro impacto relevante foi a melhora da percepção de trabalho em equipe, relatada pela enfermagem após a implementação das estratégias preventivas. Essa constatação reforça a noção de que a prevenção de LPP não é apenas uma prática técnica, mas um processo que exige cooperação interdisciplinar e comunicação efetiva entre os profissionais. Pesquisas recentes confirmam que o fortalecimento do trabalho em equipe aumenta a segurança do paciente e reduz falhas assistenciais46,49. Portanto, os resultados deste estudo apontam que a adoção de protocolos tem efeitos tanto clínicos quanto organizacionais, favorecendo um ambiente de cuidado mais seguro.
Além disso, foi observada redução significativa na incidência de LPP ao longo dos períodos avaliados, com destaque para as lesões relacionadas a dispositivos médicos, que representaram 73,2% das ocorrências. Esse achado é consistente com a posição atual do NPIAP, que reconhece a LPP associada a dispositivos médicos como categoria distinta e de elevada prevalência em ambientes de alta complexidade 28,50. A literatura brasileira também reforça a necessidade de protocolos específicos para esse tipo de lesão, incluindo a inspeção regular de áreas de contato, a adaptação de dispositivos e o uso de curativos protetores 51.
Elementos-chave para a prevenção eficaz
A síntese dos achados desta revisão reforça que a prevenção da LPP em UTI depende da combinação de múltiplos fatores, entre os quais se destacam: a avaliação de risco precoce, o manejo do microclima, o reposicionamento estruturado e a vigilância contínua da integridade cutânea. Esses elementos-chave estão em consonância com o Global Patient Safety Action Plan 2021–2030, da OMS, que reconhece a prevenção de LPP como indicador de qualidade assistencial e de segurança do paciente (41). Além disso, revisões sistemáticas recentes apontam que a implementação de bundles integrando esses componentes reduz significativamente a prevalência de LPP em pacientes críticos 47,48.
Outro ponto central identificado foi a importância da atuação multiprofissional integrada. O envolvimento de diferentes categorias profissionais, mostrou-se essencial para a execução de medidas de mobilização precoce, adaptação de dispositivos e monitoramento do estado cutâneo. Evidências confirmam que a cooperação interdisciplinar está associada a menores taxas de complicações relacionadas à pele e a melhores desfechos clínicos 46,49. No Brasil, a ANVISA também ressalta a necessidade de articulação interprofissional para assegurar a integralidade do cuidado e otimizar os recursos disponíveis 42.
Por fim, destaca-se que a efetividade das estratégias preventivas depende do reconhecimento precoce dos fatores de risco individuais e institucionais, associado à adoção de práticas fundamentadas em evidências. A literatura brasileira aponta que a subnotificação, a fragmentação dos registros clínicos e a ausência de monitoramento contínuo ainda são barreiras para o avanço dessa agenda 51,52. Assim, torna-se indispensável que instituições de saúde adotem políticas de prevenção sustentadas por protocolos baseados em evidências, educação permanente e mecanismos de auditoria, consolidando a prevenção de LPP como prioridade assistencial e compromisso ético da enfermagem.
A seguir, apresenta-se a comparação entre os principais resultados da revisão integrativa com as evidências atuais da literatura científica, (Quadro 4).
Quadro 4 - Comparação entre os principais achados da revisão e as evidências da literatura científica. Garanhuns, Pernambuco, Brasil, 2025.
|
Categoria |
Achados da revisão |
Literatura |
|
Tecnologias e recursos |
Superfícies de suporte (espuma, gel, ar alternado); fotografias para avaliação; curativos sob dispositivos. |
Recomendam uso como primeira linha 28,38. Destacam curativos em dispositivos 51. |
|
Capacitação e cuidados complementares |
Treinamento da equipe; mudança de decúbito; aumento da adesão após protocolos. |
Reforçam o impacto da educação permanente 27,28. |
|
Escalas de predição de risco |
Braden predominou; Jackson, Cubbin e EVARUCI mostraram maior sensibilidade em UTI. |
Confirmam limitações da Braden isolada e maior acurácia de escalas específicas 41,42. |
|
Estratégias institucionais e multiprofissionais |
Avaliação precoce, reposicionamento estruturado, barreiras cutâneas, auditorias. |
Reforçam protocolos, auditorias e envolvimento multiprofissional 29. |
|
Impactos na prática clínica |
Adesão ao reposicionamento ↑ (55% → 89%); redução da incidência de LPP (OR=0,41). |
Evidenciam bundles de prevenção como eficazes 50. |
|
Perfil e prevalência das lesões |
15,4% desenvolveram LPP; maioria (73,2%) associada a dispositivos. |
Classificam LPP por dispositivos como categoria distinta e prevalente 28,51. |
|
Elementos-chave para prevenção eficaz |
Reconhecimento precoce, controle do microclima, uso de escalas, integração multiprofissional. |
Enfatizam papel do enfermeiro e trabalho em equipe na segurança do paciente 32. |
Fonte: próprios autores, 2025.
CONSIDERAÇÕES FINAIS
A presente revisão integrativa permitiu identificar que os cuidados de enfermagem para a prevenção da LPP em Unidades de Terapia Intensiva exigem a articulação de diferentes estratégias, incluindo tecnologias de suporte, capacitação das equipes, uso criterioso de escalas preditivas, protocolos institucionais e atuação multiprofissional integrada. No entanto, alguns limites devem ser destacados.
A heterogeneidade metodológica entre os estudos, a variação nos contextos assistenciais (hospitais de pequeno porte, regionais e de referência) e a ausência de padronização nas intervenções dificultam a comparação direta entre os achados e limitam a generalização dos resultados. Além disso, observou-se escassez de estudos nacionais recentes, o que reforça a necessidade de pesquisas multicêntricas no Brasil que avaliem a efetividade de protocolos e tecnologias em diferentes realidades hospitalares.
Outra limitação importante refere-se ao predomínio de estudos observacionais e revisões secundárias, que, embora forneçam evidências relevantes, apresentam restrições quanto ao estabelecimento de relações causais. A ausência de ensaios clínicos randomizados robustos, sobretudo em países da América Latina, compromete a produção de recomendações mais sólidas. A literatura internacional também reconhece essas lacunas e ressalta a importância de maior investimento em pesquisas de intervenção no campo da prevenção de LPP, com especial foco nas lesões relacionadas a dispositivos médicos.
Do ponto de vista das implicações para a prática de enfermagem, os resultados desta revisão reforçam a centralidade do enfermeiro no planejamento, implementação e avaliação de estratégias de prevenção de LPP em pacientes críticos. A integração do registro fotográfico, o uso de escalas mais sensíveis para o ambiente da UTI, a incorporação de protocolos multiprofissionais e a educação permanente em saúde surgem como medidas indispensáveis para qualificar o cuidado. No Brasil, tais práticas devem ser alinhadas às políticas públicas de segurança do paciente, como o Programa Nacional de Segurança do Paciente (PNSP), e às normativas do Conselho Federal de Enfermagem, em especial a Resolução COFEN nº 736/2024, que reforça a importância do Processo de Enfermagem na prevenção de agravos.
Portanto, as implicações desta revisão indicam que a prevenção de LPP deve ser compreendida não apenas como um conjunto de técnicas isoladas, mas como uma prática complexa, ética e interdisciplinar, sustentada por evidências científicas e pela atuação articulada dos diferentes profissionais de saúde. A consolidação de protocolos adaptados à realidade brasileira, aliados ao fortalecimento da educação permanente e ao investimento institucional em tecnologias de prevenção, constitui caminho essencial para reduzir a incidência de LPP em UTI e assegurar maior qualidade e segurança ao cuidado prestado.
REFERÊNCIAS
1. Alves DC, Silva MA. Riscos no ambiente hospitalar: uma revisão de literatura. Rev Bras Enferm. 2017;70(2):367-373. doi: https://doi.org/10.1590/0034-7167-2016-0479
2. Girão AA, Melo GAA, Lima JB, Silva VL, Vasconcelos GIO, Caetano JA. Complicações infecciosas e a evolução para sepse em pacientes com lesões por pressão em UTI. Rev Bras Ter Intensiva. 2020;32(2):156-162. doi: https://doi.org/10.5935/0103-507X.20200027
3. Silva LM, Oliveira AC, Nogueira LMV, Costa IKF, Torres GV. Prevenção de lesões por pressão em unidades de terapia intensiva: práticas e desafios. Enferm Foco. 2019;10(1):45-52. doi: https://doi.org/10.21675/2357-707X.2019.v10.n1.1760
4. National Pressure Ulcer Advisory Panel. National pressure ulcer advisory panel support surface standards initiative 2016 [Internet]. Washington (DC): NPUAP; 2016 [cited 2024 Jun 18]. Available from: https://sobest.com.br/wp-content/uploads/2020/10/CONSENSO-NPUAP-2016_traducao-SOBEST-SOBENDE.pdf
5. Instituto Brasileiro para Segurança do Paciente. 7 passos essenciais no manejo de pacientes para prevenção de lesão por pressão [Internet]. 2017 [cited 2024 Aug 25]. Available from: https://www.segurancadopaciente.com.br/qualidade-assist/7-passos-essenciais-no-manejo-de-pacientes-para-prevencao-de-lesao-por-pressao/
6. Li Z, Lin F, Thalib L, Chaboyer W. Global prevalence and incidence of pressure injuries in hospitalized adult patients: a systematic review and meta-analysis. Int J Nurs Stud. 2020;105:103546. doi: https://doi.org/10.1016/j.ijnurstu.2020.103546
7. Ministério da Saúde (BR). Relatórios de incidentes relacionados à assistência à saúde: dados epidemiológicos de lesões por pressão em unidades de terapia intensiva, 2014-2021 [Internet]. Brasília-DF: Ministério da Saúde; 2021. [cited 2024 Jul 1]. Available from: https://www.gov.br/anvisa
8. Smaniotto MC, Ribeiro MC, Richter SA, Quadros A. Conhecimento da equipe de enfermagem na prevenção de lesão por pressão no ambiente hospitalar. Rev Enferm Atual In Derme. 2022;96:e021234. doi: https://doi.org/10.31011/reaid-2022-v.96-n.34-art.1374
9. Xavier DCB, Ferreira RC, Lima J. O enfermeiro na assistência e prevenção das lesões por pressão. Braz J Health Rev. 2023;6:479-490. doi: https://doi.org/10.34119/bjhrv6n1-039
10. Rodrigues CA, Lacerda MR, Lopes LM, Nascimento ERP, Bernardes RM, Zagonel IPS. Desafios da prevenção de lesões por pressão em unidades de terapia intensiva. Rev Lat Am Enfermagem. 2019;27:e3137. doi: https://doi.org/10.1590/1518-8345.2864.3137
11. Oliveira RF, Souza JP. Fatores de risco e prevenção de lesões por pressão em pacientes de UTI. Rev Bras Enferm. 2020;73(4):e20180999. doi: https://doi.org/10.1590/0034-7167-2018-0999
12. Mendes KDS, Silveira RCCP, Galvão CM. Uso de gerenciador de referências bibliográficas na seleção dos estudos primários em revisão integrativa. Texto Contexto Enferm. 2019;28:e20170204. doi: https://doi.org/10.1590/1980-265X-TCE-2017-0204
13. Peters MDJ, Godfrey CM, Khalil H, McInerney P, Parker D, Soares CB. Guidance for conducting systematic scoping reviews. JBI Evid Implement. 2015;13(3):141-46. doi: https://doi.org/10.1097/XEB.0000000000000050
14. Page MJ, McKenzie JE, Bossuyt PM, Boutron I, Hoffmann TC, Mulrow CD, et al. The PRISMA 2020 statement: an updated guideline for reporting systematic reviews. BMJ. 2021;372:n71. doi: https://doi.org/10.1136/bmj.n71
15. Tortora GJ, Derrickson BH. Princípios de anatomia e fisiologia. 15ª ed. Rio de Janeiro: Guanabara Koogan; 2017.
16. Vestemberg CV, Almeida FC, Paixão GM. Prevenção de lesão por pressão no contexto hospitalar: uma revisão sistemática. Rev CPAQV. 2023;15(1):e15n1-10R. doi: https://doi.org/10.36692/V15n1-10R
17. Higgins J, Casey S, Taylor E, Wilson R, Halcomb P. Comparing the Braden and Jackson/Cubbin pressure injury risk scales in trauma-surgery ICU patients. Crit Care Nurse. 2020;40(6):52-61. doi: https://doi.org/10.4037/ccn2020874
18. Levido A, Fulbrook P, Barakat-Johnson M, Campbell J, Delaney L, Latimer S, et al. Pressure injury prevention practice in Australian intensive care units: a national cross-sectional survey. Aust Crit Care. 2023;36(2):186-94. doi: https://doi.org/10.1016/j.aucc.2021.11.004
19. Almeida AGA, Pascoal LM, Rolim ILTP, et al. Relação entre o diagnóstico risco de lesão por pressão e a escala de Braden. Rev Enferm UERJ. 2021;29:e61666. https://doi.org/10.12957/reuerj.2021.61666
20. Moser CH, Peeler A, Long R, Schoneboom B, Budhathoki C, Pelosi P, et al. Prevention of endotracheal tube-related pressure injury: a systematic review and meta-analysis. Am J Crit Care. 2022;31(5):416-24. doi: https://doi.org/10.4037/ajcc2022644
21. Turmell M, Cooley A, Yap TL, Alderden J, Sabol VK, Lin JA, et al. Improving pressure injury prevention by using wearable sensors to cue critical care patient repositioning. Am J Crit Care. 2022;31(4):295-305. doi: https://doi.org/10.4037/ajcc2022701
22. Coyer F, Cook JL, Doubrovsky A, Campbell J, Vann A, McNamara G, et al. Implementation and evaluation of multilayered pressure injury prevention strategies in an Australian intensive care unit setting. Aust Crit Care. 2022;35(2):143-52. doi:https://doi.org/10.1016/j.aucc.2021.03.005
23. Jesus WG, Matheus FAV, Silva MG, Peixoto TM, Oliveira FGV, Oliveira JRN, et al. Assistência de enfermagem e fatores de risco na prevenção de lesão por pressão. Rev Nursing. 2023;26(302):9779-9786. doi: https://doi.org/10.36489/nursing.2023v26i302p9779-9786
24. Soares FM, Vieira TV, Mazocoli E, Souza RC. Instrumentos preditores de risco para lesão por pressão em pacientes críticos. Acta Paul Enferm. 2023;36:eAPE008032. doi: https://doi.org/10.37689/acta-ape/2023AO008032
25. Sichieri K, Matos TM, Santos TR, Secoli SR. Prevenção de lesão por pressão em unidade de terapia intensiva: implementação de melhores práticas. Rev Gaucha Enferm. 2024;45:e20240166. doi: https://doi.org/10.1590/1983-1447.2024.20240166
26. Buffon MR, Severo IM, Azzolin KO, Lucena AF. Incidência de lesão por pressão em pacientes críticos com e sem COVID-19: estudo de coorte. Rev Gaucha Enferm. 2024;45:e20230221. doi: https://doi.org/10.1590/1983-1447.2024.20230221
27. Ribeiro RN, Oliveira DV, Paiva WS. Incidence of pressure injury in patients with moderate and severe traumatic brain injury: a systematic review. BMJ Open. 2024;14:e089243. doi: https://doi.org/10.1136/bmjopen-2024-089243
28. National Pressure Injury Advisory Panel, European Pressure Ulcer Advisory Panel, Pan Pacific Pressure Injury Alliance. Prevention and treatment of pressure ulcers/injuries: clinical practice guideline. 3rd ed. 2019.
29. Associação Brasileira de Enfermeiros de Centro Cirúrgico. Diretrizes de práticas seguras em enfermagem perioperatória. 7ª ed. São Paulo: SOBECC; 2022.
30. Langemo DK, Anderson J, Hanson D, Hunter S, Thompson P. Photographic wound assessment tool: validity and reliability. J Wound Ostomy Continence Nurs. 2018;45(1):14-22. doi: https://doi.org/10.1097/01.ASW.0000431329.50869.6f
31. Milne SD, Connolly P. The use of smartphone applications in wound assessment: an international survey. J Wound Care. 2020;29(8):454-60. doi: https://doi.org/10.1177/1534734619853916
32. Conselho Federal de Enfermagem (BR). Resolução nº 736, de 17 de janeiro de 2024. Dispõe sobre o processo de enfermagem. Brasília-DF: COFEN; 2024.
33. Dantas ALM, Costa IKF, Nóbrega WG, Torres GV. Estratégias de prevenção de lesões por pressão em terapia intensiva: revisão integrativa. Rev Enferm UFPE. 2021;15:e247281. doi: https://doi.org/10.5205/1981-8963-v11i5a23344p1943-1952-2017
34. Souza TS, Silva GRF, Nogueira GA, Oliveira KMC. Barreiras para implementação de medidas preventivas de lesões por pressão em hospitais brasileiros. Rev Bras Enferm. 2022;75(1):e20210045. doi: https://doi.org/10.1590/1980-265X-TCE-2023-0396pt
35. Beeckman D, Schoonhoven L, Fletcher J, Furtado K, Heyman H, Paquay L, et al. Pressure ulcers and incontinence-associated dermatitis: effectiveness of prevention interventions. Int J Nurs Stud. 2020;104:103512. doi: https://doi.org/10.1016/j.ijnurstu.2019.103512
36. Lima AFC, Castilho V, Baptista CMC, Rogenski NMB. Educação continuada e lesões por pressão em UTI: impacto de estratégias educativas. Acta Paul Enferm. 2019;32(2):191-198. doi: https://doi.org/10.1590/0034-7167-2018-0778
37. Brasil. Portaria nº 529, de 1º de abril de 2013. Institui o Programa Nacional de Segurança do Paciente. Brasília-DF: Ministério da Saúde; 2013.
38. Ministério da Saúde (BR). Política nacional de educação permanente em saúde: o que se tem produzido para o seu fortalecimento? Brasília-DF: Ministério da Saúde; 2018.
39. Barbosa TP, Beccaria LM, Poletti NAA. Educação permanente para prevenção de úlcera por pressão: impacto em indicadores de qualidade. Texto Contexto Enferm. 2020;29:e20180442. doi: https://doi.org/10.26694/reufpi.v13i1.4238
40. Registered Nurses’ Association of Ontario. Assessment and management of pressure injuries for the interprofessional team. 4th ed. Toronto: RNAO; 2024.
41. Cox J. Predictive power of the Braden scale for pressure sore risk in adult critical care patients: a comprehensive review. J Wound Ostomy Continence Nurs. 2021;48(2):120-26. doi: https://doi.org/10.1097/won.0b013e31826a4d83
42. Falcão LM, Oliveira BML, Santos JF. Validação da escala EVARUCI em pacientes críticos. Rev Lat Am Enfermagem. 2023;31:e3854. doi: https://doi.org/10.26694/reufpi.v13i1.4238
43. Moore Z, Patton D. Risk assessment tools for the prevention of pressure ulcers. Cochrane Database Syst Rev. 2019;(1):CD006471. Doi: https://doi.org/10.1002/14651858.cd006471.pub4
44. Agência Nacional de Vigilância Sanitária (BR). Assistência segura: uma reflexão teórica aplicada à prática. Brasília: ANVISA; 2017.
45. Tayyib N, Coyer F, Lewis P. Implementing a pressure ulcer prevention bundle in adult intensive care. Int Wound J. 2016;13(5):912-921. doi: https://doi.org/10.1016/j.iccn.2016.04.005
46. Ministério da Saúde (BR). Protocolo básico de segurança do paciente: prevenção de lesão por pressão. Brasília-DF: Ministério da Saúde; 2017.
47. Barbosa TP, Beccaria LM, Poletti NAA. Impacto da implementação de protocolos de prevenção de lesão por pressão em indicadores assistenciais. Rev Gaucha Enferm. 2021;42:e20200312. Doi: https://doi.org/10.1590/1983-1447.2024.20240166.pt
48. Chaboyer W, Bucknall T, Webster J, McInnes E, Banks M, Wallis M, et al. Teamwork and patient safety in intensive care units: a multicenter study. Int J Nurs Stud. 2021;115:103868. doi: https://doi.org/10.3233/SHTI220120
49. Lavallée JF, Gray TA, Dumville J, Cullum N. The effectiveness of care bundles in preventing pressure ulcers: a systematic review and meta-analysis. Implement Sci. 2019;14(1):51. doi: https://doi.org/10.2174/1874434602115010074
50. Niederhauser A, VanDeusen Lukas C, Parker V, Ayello EA, Zulkowski K, Berlowitz D. Comprehensive programs for preventing pressure ulcers: a review of the literature. Adv Skin Wound Care. 2020;33(3):123-36. doi: https://doi.org/10.1016/j.iccn.2016.04.005
51. Black JM, Cuddigan JE. Medical device-related pressure injuries: NPIAP position statement. J Wound Ostomy Continence Nurs. 2021;48(3):187-90. doi: https://doi.org/10.1111/jocn.15682
Fomento e Agradecimento:
A pesquisa não recebeu financiamento.
Declaração de disponibilidade de dados
Não foram gerados bancos de dados neste estudo. As informações apresentadas estão descritas no corpo do artigo.
Contribuições dos autores:
José Macêdo de Almeida: redação do manuscrito, obtenção na análise e interpretação dos dados, e concepção no planejamento do estudo.
Belarmino Santos de Sousa Júnior: orientações sobre a pesquisa, correções sobre o projeto e aprovação final da versão.
Bárbara Maria Lopes da Silva Brandão: orientações gerais da pesquisa e correções sobre a escrita.
Karyne Kirley Negromonte Gonçalves: orientações gerais da pesquisa e correções sobre a escrita.
Thaíse Alves Bezerra: orientações gerais da pesquisa e correções sobre a escrita.
Declaração de conflito de interesses:
Nada a declarar.
Editor Científico: Ítalo Arão Pereira Ribeiro. Orcid: https://orcid.org/0000-0003-0778-1447
Rev Enferm Atual In Derme 2026;100(1): e026027